哪些患者会从强化降糖中获益?来聊聊获益周期的问题
Circulation最近发表了一篇综述《An Evidence-Based Medicine Approach to Antihyperglycemic Therapy in Diabetes Mellitus to Overcome Overtreatment》[1],作者以糖尿病的强化血糖控制为例探讨了循证医学如何克服过度医疗以及提供个性化的治疗决策,并提出了4个重要原则。(表1) 前面我们聊到,评估一项治疗措施是否对病人有益时,绝对获益可以更加准确地估计疗效的大小以及潜在的临床价值。详见: 以强化血糖控制为例,搞懂绝对获益和相对获益! 本期我们一起讨论“获益所需的时间:与病人目前的期望寿命相比,采取某项治疗措施需要多久才可以得到预期的获益”。 假设有这么一个临床试验,随访了100年,研究的终点是死亡。因为人的期望寿命很少能超过100岁,无论干预措施是什么、对照措施是什么,理论上所有的研究对象在随访期间内都会死亡。因此,研究的结论就是观察到的绝对风险降低ARR=0(NNT是无穷大!!!)。 在这个极端例子中,仅仅依赖ARR或NNT作为效应大小的评价指标不能全面反映治疗的潜在获益。绝对获益的评估只能反映某个特定时间段内的获益情况。如果患者的期望寿命短于获益周期,毫无疑问他将不会获得治疗的潜在受益,甚至还会暴露在治疗初期可能的危害中(有没有一种似成相识的感觉,没错,这就是我们熟知的过度医疗!)(图1)。 所以,只有那些期望寿命超过获益周期的患者,才可以被作为某项治疗措施的候选人。 问题来了,怎么估计临床治疗的获益周期呢? 方法一,可以通过计算生存曲线下
Circulation最近发表了一篇综述《An Evidence-Based Medicine Approach to Antihyperglycemic Therapy in Diabetes Mellitus to Overcome Overtreatment》[1],作者以糖尿病的强化血糖控制为例探讨了循证医学如何克服过度医疗以及提供个性化的治疗决策,并提出了4个重要原则。(表1)

前面我们聊到,评估一项治疗措施是否对病人有益时,绝对获益可以更加准确地估计疗效的大小以及潜在的临床价值。详见:
本期我们一起讨论“获益所需的时间:与病人目前的期望寿命相比,采取某项治疗措施需要多久才可以得到预期的获益”。
假设有这么一个临床试验,随访了100年,研究的终点是死亡。因为人的期望寿命很少能超过100岁,无论干预措施是什么、对照措施是什么,理论上所有的研究对象在随访期间内都会死亡。因此,研究的结论就是观察到的绝对风险降低ARR=0(NNT是无穷大!!!)。
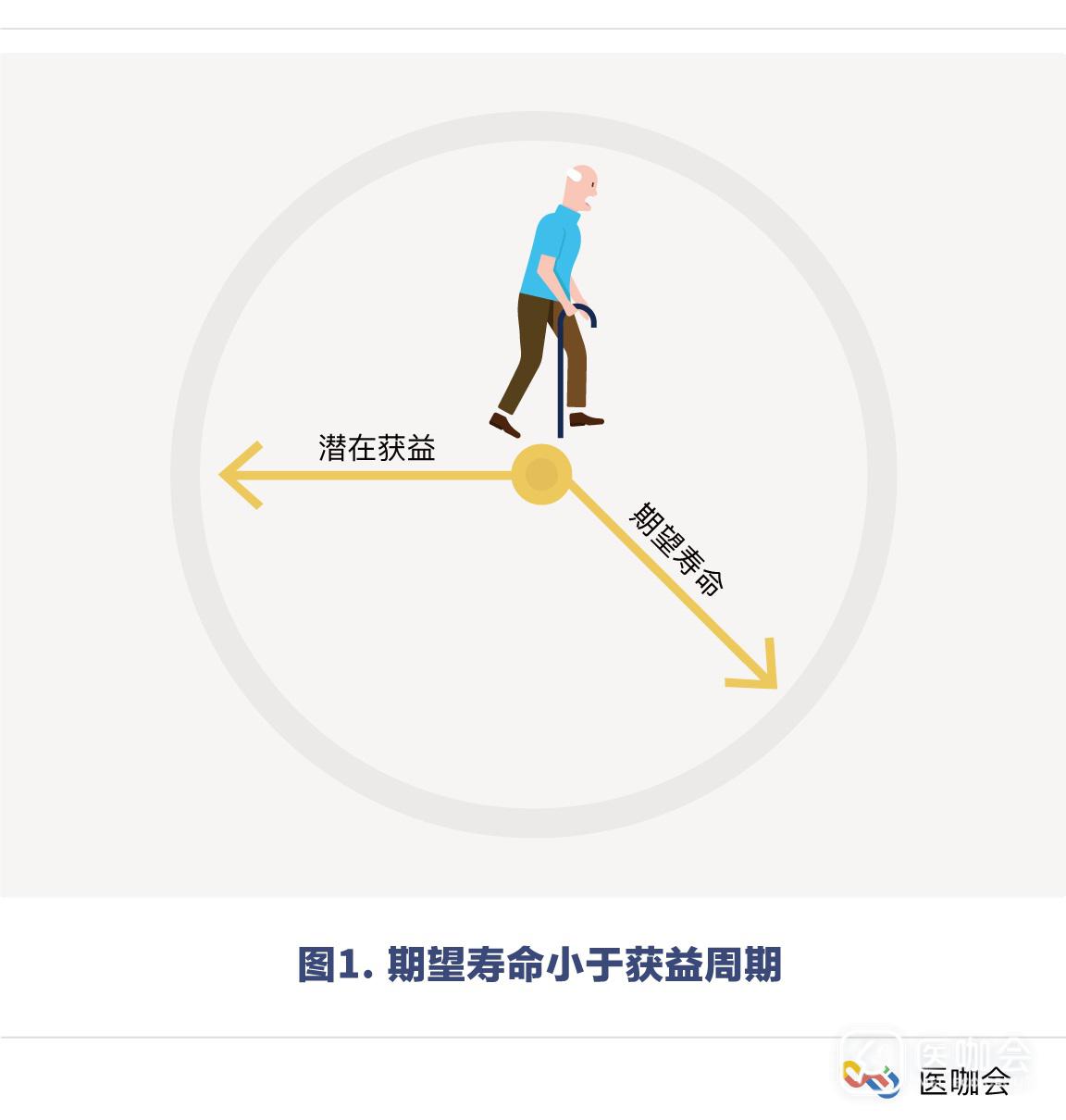
在这个极端例子中,仅仅依赖ARR或NNT作为效应大小的评价指标不能全面反映治疗的潜在获益。绝对获益的评估只能反映某个特定时间段内的获益情况。如果患者的期望寿命短于获益周期,毫无疑问他将不会获得治疗的潜在受益,甚至还会暴露在治疗初期可能的危害中(有没有一种似成相识的感觉,没错,这就是我们熟知的过度医疗!)(图1)。
所以,只有那些期望寿命超过获益周期的患者,才可以被作为某项治疗措施的候选人。
问题来了,怎么估计临床治疗的获益周期呢?
方法一,可以通过计算生存曲线下面积,当然这种方法用的不多,认可度差,可以跳过。
方法二,获益周期还可以通过评价干预组和对照组KM生存曲线来确定2条曲线的交叉点,进而定量评价[2]。这个交叉点可以用来估计特定治疗措施的最小获益周期。为了用生存曲线说明如何估计获益周期,以及理解它的含义,我们将继续回到糖尿病的例子中去。
通过KM曲线可以看到,英国糖尿病前瞻性研究(UKPDS)中,强化降糖组持续采取9年的强化血糖控制后,才观察到复合微血管结局终点的降低(图2)[3]。
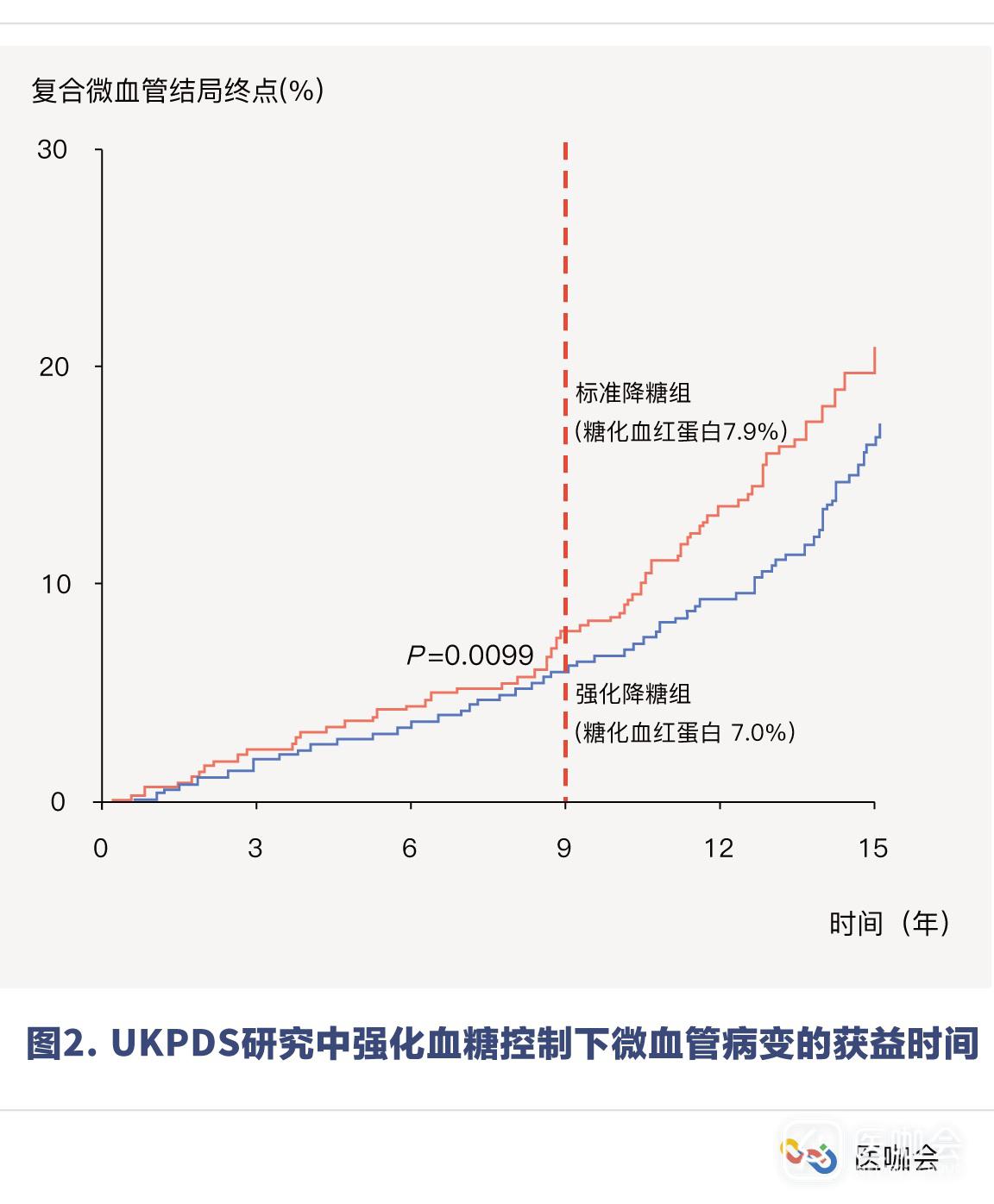
值得注意的是,UKPDS研究中报道的复合微血管结局终点主要由微血管的中间结局构成,而这些结局可能并不会直接危害到病人(例如,视网膜病变需要激光治疗、玻璃体出血或肾功能衰竭[肌酐>2.8mg/dL])。强化血糖控制预防更多微血管病变(例如视力丧失和终末期肾病)的潜力需要超过20年才能看到[4]。然而,即使UKPDS研究再额外随访10年(合计25年)这些终点的改善也依然没有被报道[5]。
进一步提示临床医生,采取10年的强化降糖,尽管在微血管病变初期观察到了一定的疗效,但是这并不意味着糖尿病患者能够在继续的强化降糖中获得更为重要的微血管病变方面的改善(例如减少失明和终末期肾病的发生)。
因为强化血糖控制的获益周期较长,而许多采纳强化降糖患者的预期寿命<20年,甚至<9年,所以这个时间早于可以预见的微血管中间结局获益[6]。试想一个人开始采取强化降糖,而他的预期寿命<9年,那么他很有可能暴露于治疗的潜在危害,但没有任何获益的可能性(一个医疗悲剧!唯一的方法来避免这种过度治疗带来的危害,是预期寿命<9年的患者不采取强化血糖控制)。例如,晚期肿瘤、终末期肾病、晚期痴呆、肝硬化、终末期心衰以及肺癌患者是不可能从强化降糖中获益的。
实际上,临床研究中有很多这种情况,却很少被大家注意。心衰患者第一次住院后,这些患者5年死亡率高达70%[7]。相似地,慢性阻塞性肺疾病(COPD)患者恶化后第一次住院,患者9年的死亡率为80%[8]。因此,无论是心衰还是COPD患者住院后或一开始就采取强化降糖,并不会比传统血糖控制获得更多的收益。
患有多种疾病且功能受损的患者可能因为累积的疾病负担,往往期望寿命较短,当然评估这些患者的预后仍存在挑战。在评价预后方面,Lee Schonberg Index是一个值得推荐的工具——用来定量评估社区居住的50岁及以上老年人的4年和10年死亡风险(感兴趣的小伙伴可以戳这里,http://eprognosis.ucsf.edu/leeschonberg.php,如图3)。
这个指数可以评估某些变量的累计贡献,例如年龄、并发症、健康行为(糖尿病、癌症、心脏疾病、肺部疾病、BMI<25,现在吸烟者)、功能损伤(洗浴、财务管理、走动、推或拉重物),使用0-25分评价死亡风险,分数越高,死亡越高。这种预测模型有出色的区分能力(C=0.83)和预测能力(所有风险水平的预测死亡率和实际观察死亡率的误差<4%)。
在一项全国性纵向队列研究中, 使用Lee Schonberg Index发现,社区居住的50岁及以上老年人的10年死亡风险超过50%[9]。换句话说,在美国每4个中年或者老年人中,就有1个生存不会超过10年,更不用说20年——这样的患者要想从强化降糖中获益,难度可想而知。
在另一项决策分析研究中,Huang和他的同事们利用UKPDS试验数据建立统计模型[10],研究发现,在老年糖尿病患者中,那些患有多种疾病并且功能受损的病人极少可以从强化降糖中获益。
举一个例子,对于那些60-64岁、新确诊的糖尿病患者(多重病症/功能损伤为1级)来说,预防终末期肾病,失明,以及截肢的NNT分别是125、83、77。相反地,排除掉严重疾病和功能损伤的患者(多重病症/功能损伤为15级),相应的NNT分别是无穷大(ARR=0),2700和1125。(图4)
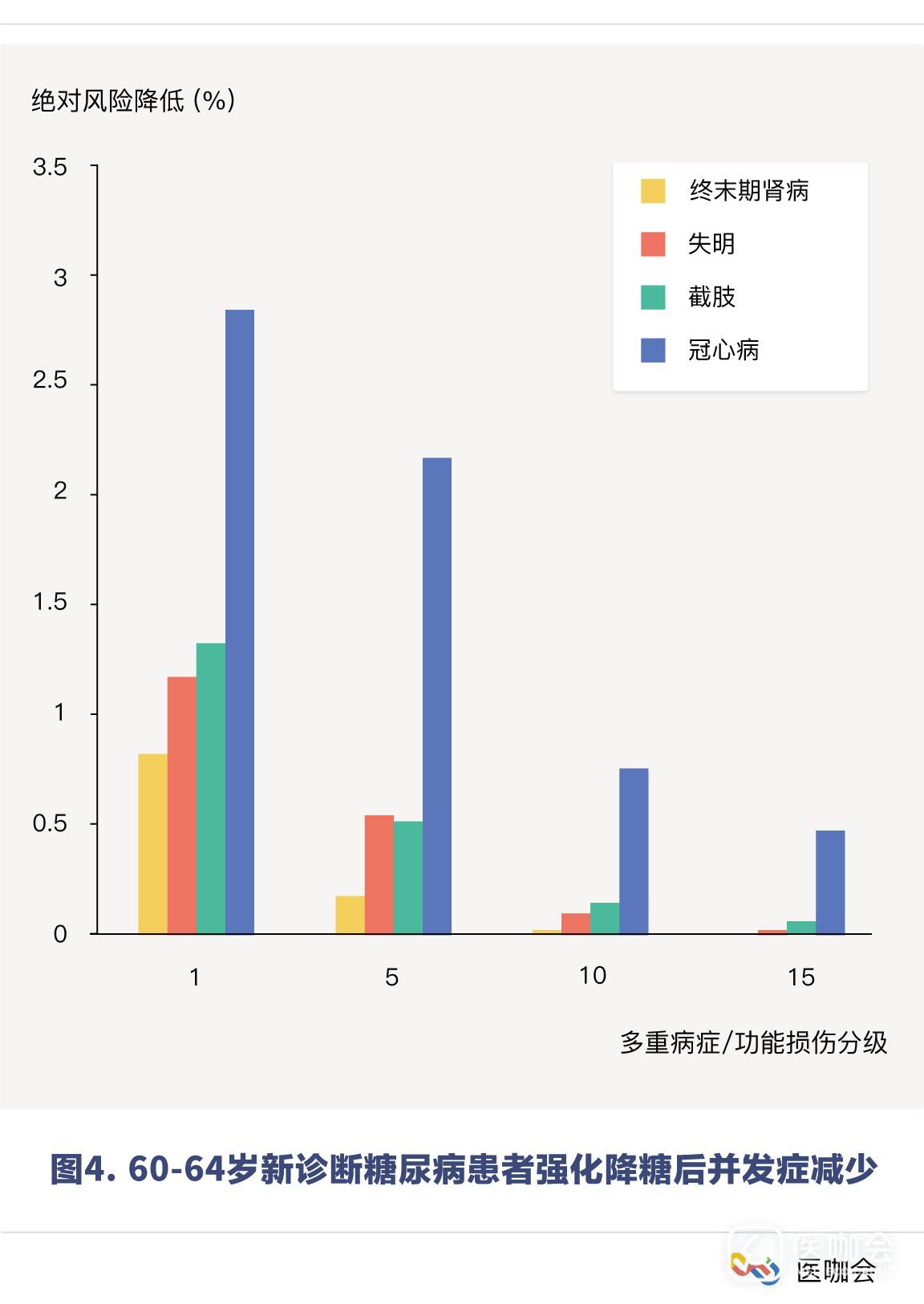
因此,只有极少数老年糖尿病患者(几乎没有功能损伤)将会从强化降糖中获益,而那些患有严重疾病和功能损伤的糖尿病患者几乎不可能从强化血糖控制中获益。 参考文献 1. Circulation. 2017; 135: 180–95. 2. JAMA. 2013; 310: 2609–10. 3. Lancet. 1998; 352: 837–53. 4. Ann Intern Med. 1997; 127: 788–95. 5. N Engl J Med. 2008; 359: 1577–89. 6. Eur Heart J. 2009; 30: 834–9. 7. Circulation. 2009; 119: 515–23. 8. Thorax. 2012; 67: 957–63. 9. JAMA. 2013; 309: 874–6. 10. Ann Intern Med. 2008;149:11–9.