引发质疑的诊断术语——「糖尿病前期」之争
作者:Heath Brothers
「糖尿病前期」这个诊断,创造了数以百万计的新患者,也为制药行业提供了诱人的机会。然而,最新一期《Science》杂志上发表的一篇文章,对「糖尿病前期」这一学术诊断提出了疑问。
图片来源:Science
http://science.sciencemag.org/content/363/6431/1026
「糖尿病前期」的诊断
「糖尿病前期」,作为肥胖之后最常见一种慢性疾病,在美国约有8400万的糖尿病患者,在全球则有约10亿的患者。当前美国糖尿病协会(ADA)对于「糖尿病前期」的诊断标准,诞生于2009年。血糖的轻微升高,其实最初被称为:空腹血糖受损(IFG),或糖耐量受损(IGT),但是这两个名称,显然似乎并不足以让医生以及公众对「血糖轻微升高」产生足够的重视,并针对性采取行动。
因此,在2001年,ADA的公共关系负责人向时任ADA首席医学官的Richard Kahn教授寻求帮助,试图解决这个问题。随后,Kahn教授召集了NIH的多位糖尿病专家进行探讨,他们想到了一个绝佳的名词:「糖尿病前期」。
这个名称确实很有画面感,能够让人很容易联想到糖尿病,从而更能够让医生和病人行动起来。很快,在所有文献中,「糖尿病前期」这个名词就开始替代「空腹血糖受损」和「糖耐量受损」的使用。
预防「糖尿病前期」的战斗就此打响了,并将「糖尿病前期」作为糖尿病发展道路上的第一步。
作者:Heath Brothers
「糖尿病前期」这个诊断,创造了数以百万计的新患者,也为制药行业提供了诱人的机会。然而,最新一期《Science》杂志上发表的一篇文章,对「糖尿病前期」这一学术诊断提出了疑问。
图片来源:Science
http://science.sciencemag.org/content/363/6431/1026
「糖尿病前期」的诊断
「糖尿病前期」,作为肥胖之后最常见一种慢性疾病,在美国约有8400万的糖尿病患者,在全球则有约10亿的患者。当前美国糖尿病协会(ADA)对于「糖尿病前期」的诊断标准,诞生于2009年。血糖的轻微升高,其实最初被称为:空腹血糖受损(IFG),或糖耐量受损(IGT),但是这两个名称,显然似乎并不足以让医生以及公众对「血糖轻微升高」产生足够的重视,并针对性采取行动。
因此,在2001年,ADA的公共关系负责人向时任ADA首席医学官的Richard Kahn教授寻求帮助,试图解决这个问题。随后,Kahn教授召集了NIH的多位糖尿病专家进行探讨,他们想到了一个绝佳的名词:「糖尿病前期」。
这个名称确实很有画面感,能够让人很容易联想到糖尿病,从而更能够让医生和病人行动起来。很快,在所有文献中,「糖尿病前期」这个名词就开始替代「空腹血糖受损」和「糖耐量受损」的使用。
预防「糖尿病前期」的战斗就此打响了,并将「糖尿病前期」作为糖尿病发展道路上的第一步。
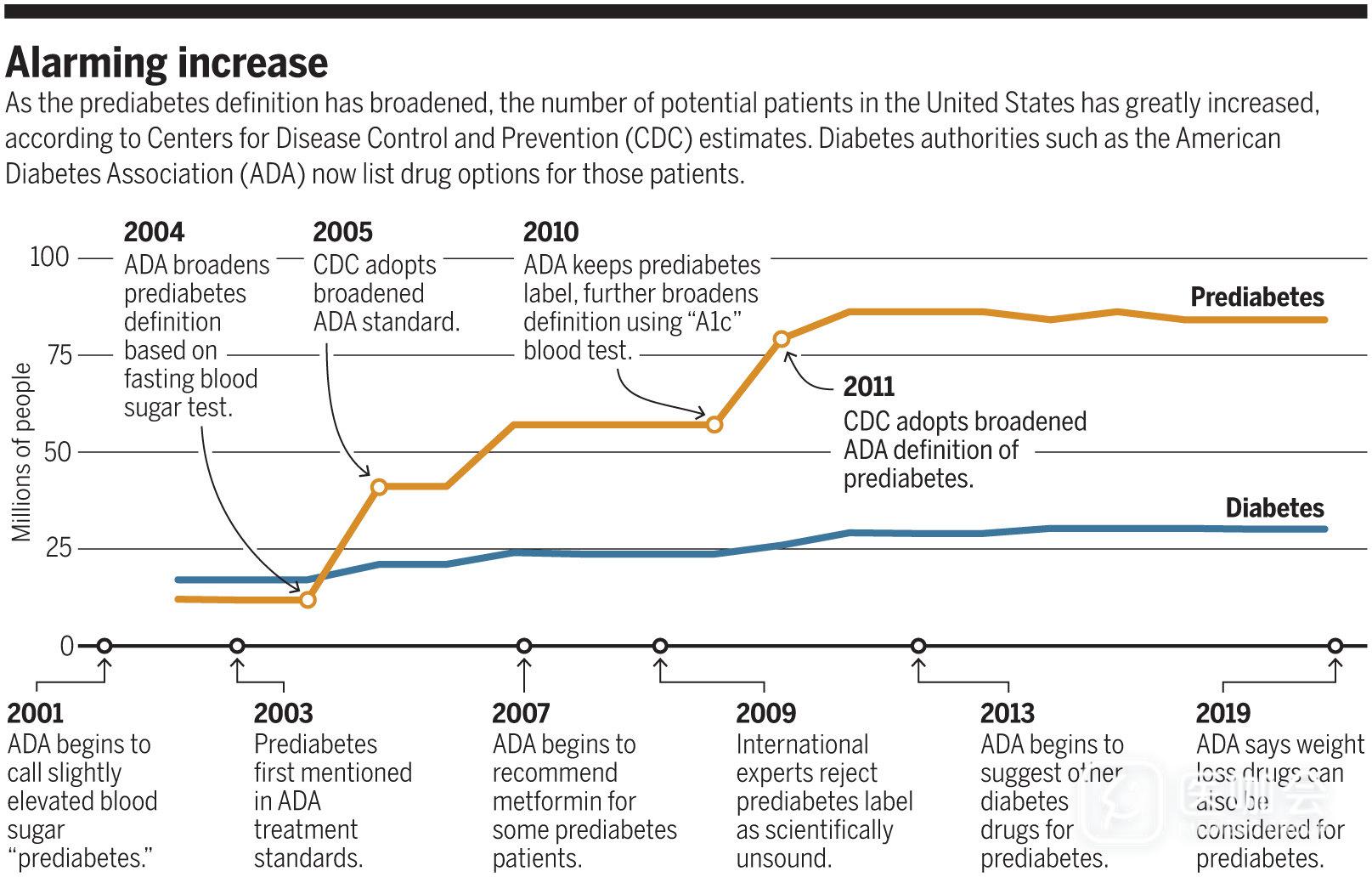
糖尿病前期的战役打响-时间表
从下图1可以看到,ADA针对糖尿病前期人群的诊断,除了包含IFG/IGT,还包括了HbA1C为5.7-6.4%的人群,而且IFG的诊断标准是要相对更低的,这无疑会大量增加「糖尿病前期」的人群。
图1. 2019年ADA糖尿病前期诊断标准
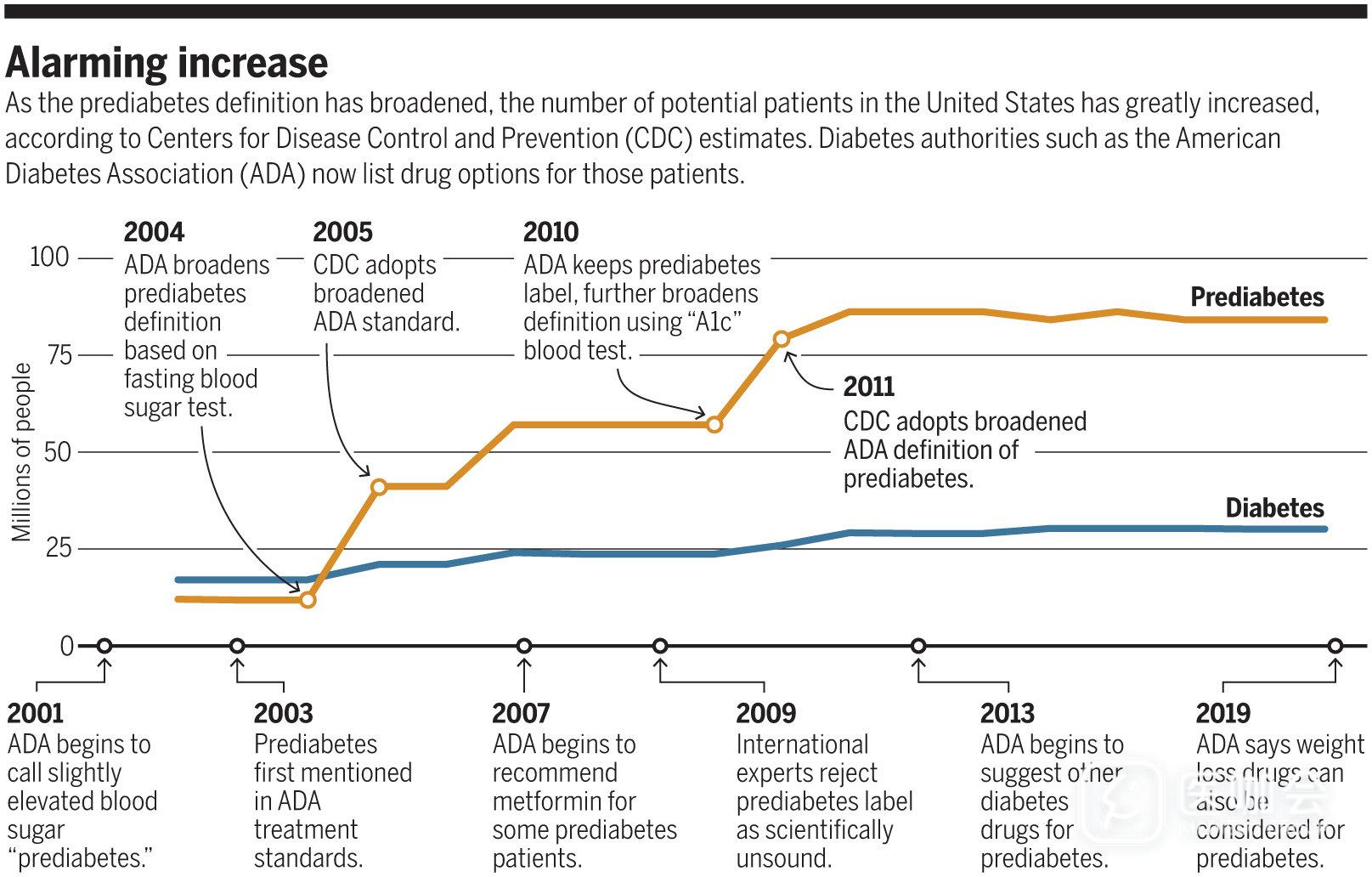
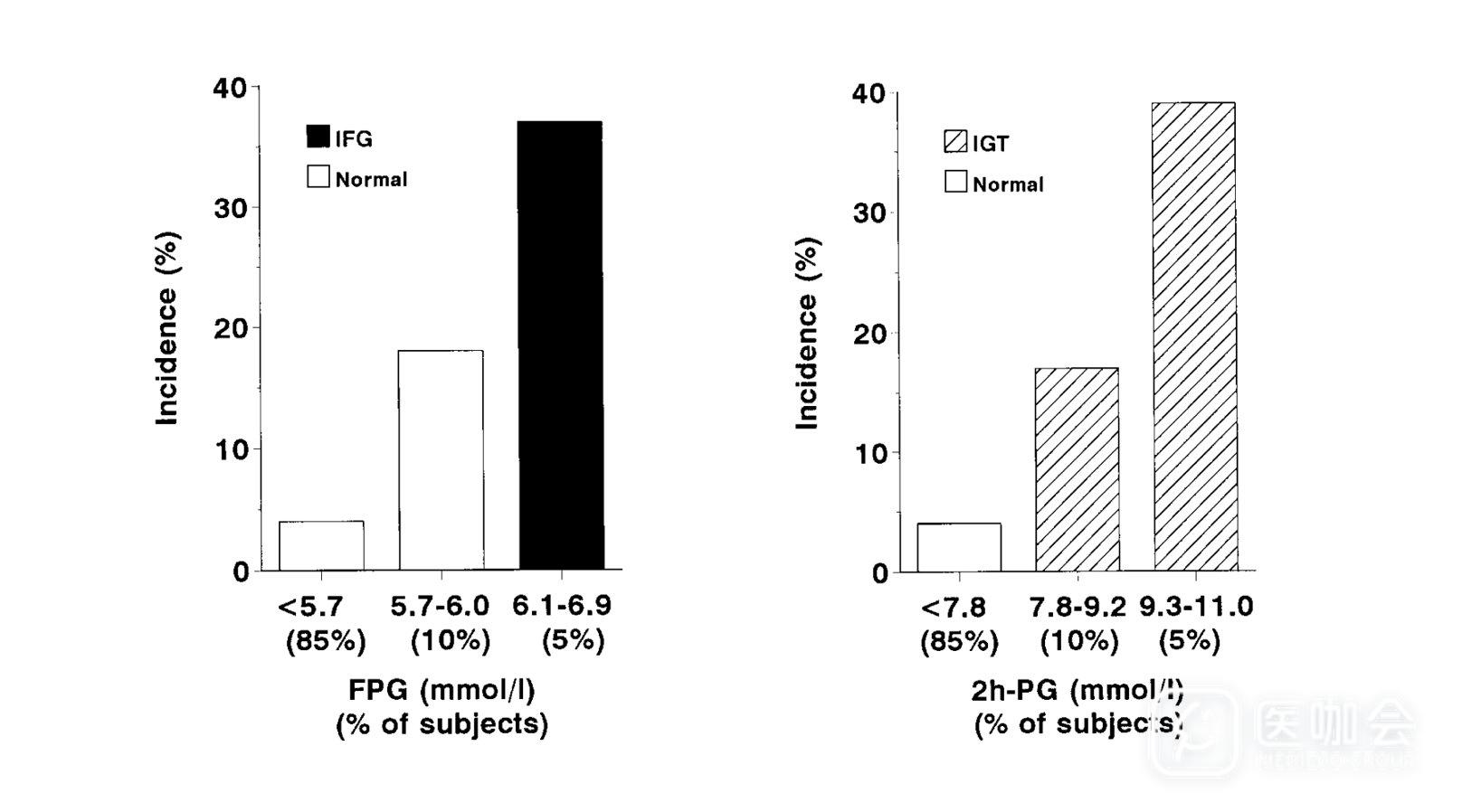
图2和图3分别显示:不同空腹血糖水平和HbA1C水平人群发生糖尿病的风险。【文献出处:PMID:10937506,20587727】
图2. 不同FPG/2hPG水平下的糖尿病风险
图3. 不同HbA1c水平下的糖尿病发生风险
然而,诊断和治疗「糖尿病前期」的努力是有代价的。当患者被告知患有这种疾病时,许多人都将面临着心理和经济负担。有研究者认为:ADA/CDC投入在「糖尿病前期」的研究、教育和健康改善项目上花费了数十亿美元(主要集中在减肥和锻炼),但结果并不乐观。
而且,作为前ADA首席医学官的Richard Kahn教授后来也认为:在此类预防项目上花费的大量公共资金的效果,几乎与在火场中焚烧它的效果是相同的,并且表示:在为自己帮助推广「糖尿病前期」这一诊断术语感到懊悔,认为这是一个巨大的错误。
文中举了一个案例:
南希·元(Nance Yuan),是一名洛杉矶的外科住院医,在2018年,她决定冻存卵子,为将来需要生育时备用,但在术前体检时,她被诊断为:糖尿病前期。她的结果是处于诊断范围内的低值,所以通常情况下,她会被要求改善饮食和多运动,但考虑到她的卵子冻存计划,她的妇科医生给她处方了二甲双胍。
这确实让这位34岁的身材苗条的医生挺吃惊的,因为她认为二甲双胍是中年肥胖患者服用的一种药物。因此只用了几个月的药,她就对不按规定服药的其它患者产生了同理心。因为这些药物确实有时会给人带来一些副作用和身体上的不舒服,即使在并没有感觉身体不舒服的时候,这一诊断也给她的生活增添了一丝焦虑。
作为CDC糖尿病中心主任的Ann Albright表示:这种焦虑是有道理的,她认为:糖尿病前期就像一列失控的火车,正通往悬崖的边缘。因此CDC用于预防糖尿病的预算从6600万美元(2010年)跃升至1.73亿美元(2017年),增长了123%(与此同时,癌症预防预算直线下降)。
许多被诊断为「糖尿病前期」的人更多地去看医生,做血糖测试,以及获得饮食和锻炼方面的建议。这同样也带来了一个巨大商机,一些公司已经向FDA施压,要求他们对咖啡、乳制品和糖替代品等食品或补充剂的批准,因为这些食品或补充剂可以帮助预防糖尿病。
此外,还有针对健身的产业链,以及血糖监测设备,从而为众多担心糖尿病前期患者服务。随着市场的扩大,单个患者和整个社会都面临着高昂费用支出。
科学家们的分歧
目前学者的分歧主要在于:糖尿病前期进展为糖尿病的频率和速度到底有多快?糖尿病前期本身真的有害?特别是对于血糖处于诊断低值的人群。
一直以来,WHO/EASD/IDF等机构并不接受「糖尿病前期」这一诊断类别,原因是:「糖尿病前期」似乎意味着患者最终会患上糖尿病,而其他「非糖尿病前期」人群都不会患者糖尿病,显然二者都不是这样的。而且伦敦大学医学院荣誉教授约翰·尤德金(John Yudkin)认为,ADA和CDC关于「糖尿病前期」的警告完全就是危言耸听。
在2018年,Cochrane Library发布的一项针对103项研究进行的综述结果显示:符合「糖尿病前期」诊断标准的大多数人,在研究期间并未进展为糖尿病。而进展为糖尿病的人群,其血糖均处于诊断范围内的较高值。除此这外,这些研究往往都没有考虑诊断为「糖尿病前期」人群的体重、年龄和体力活动等因素,这些因素都会影响血糖,以及日常的压力、炎症和其他因素。
研究结果还显示:其中有高达59%的「糖尿病前期」患者在没有任何治疗的情况下,在1-11年内恢复到正常血糖水平。(可参考本公众号之前分享的一篇文章:糖尿病前期来了,糖尿病还有多远?,描述了老年人群中不同诊断标准下糖尿病前期患者发生糖尿病的风险)
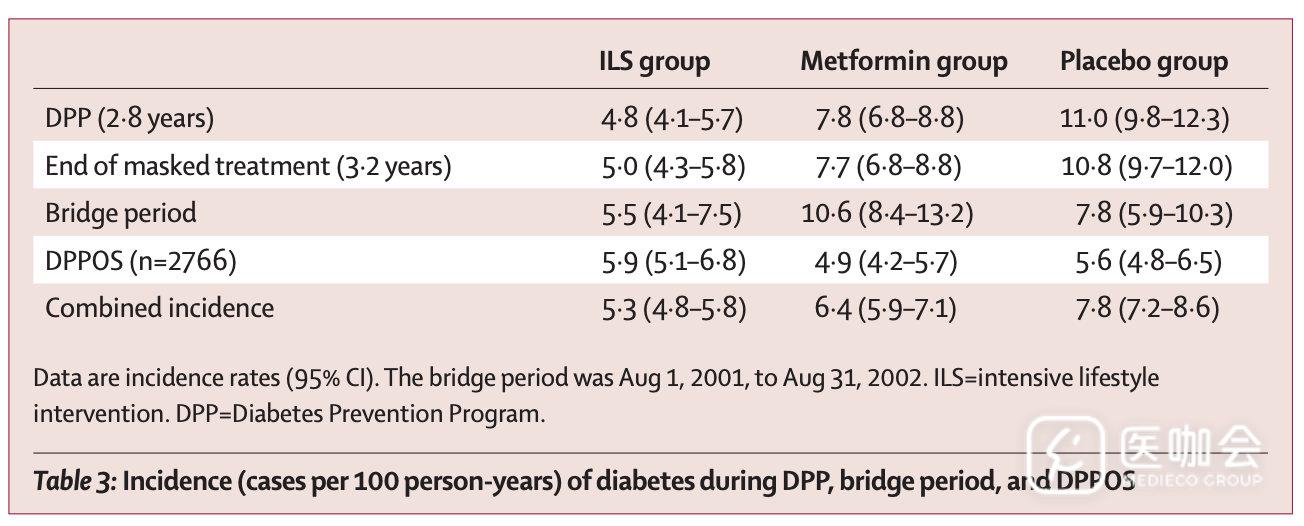
为了支持积极干预的价值,ADA/CDC引用了一项具有里程碑意义的糖尿病前期临床试验,即糖尿病预防计划结局研究(DPPOS)。该研究纳入美国27个中心3234例糖尿病前期患者,随机接受安慰剂、二甲双胍(MET,850 mg bid)和强化生活方式干预(ILT,减重≥7%及运动≥150 min/w)。
研究随访2.8年,结果表明ILT和MET均显著降低糖尿病发生风险,前者更有效(与安慰剂组相比,MET组风险降低31%,ILT组风险降低58%)。
研究者在此基础上延长随访,以评估上述干预的远期效应(即DPPOS),糖尿病组的累积发生率分别为:强化生活方式干预组5.3%,二甲双胍组6.4%,安慰剂对照组7.8%。
但是有研究者认为:这项研究的患者是根据OGTT试验挑选出来的,现在很少使用OGTT来筛查糖尿病前期,而且其结果与A1c作为诊断的结果亦不一致。平均而言,试验中研究对象的健康状况其实要比以ADA定义诊断的糖尿病前期人群要差(因为血糖水平更接近糖尿病的诊断值),而且样本人群也是更倾向于患糖尿病的人群。对于像尤德金这样的批评者来说,这项研究的这些特点,让人怀疑它的结果是否值得对每个被诊断为「糖尿病前期」的患者进行干预治疗。
通过对选定群体进行非常密集和昂贵的教育,确实带来了延缓糖尿病发生的功效,但谈不上「效率」,而且DPPOS的发现与真实世界结局的相关性尚不清楚。目前也从来没有一项研究表明:一群人可以减掉足够的体重,并在数年的时间内保持体重,以便从长远来看预防糖尿病。ADA对「糖尿病前期」的定义大幅增加了高风险人群,尽管目前缺乏对这些标准所确定人群“已被证明“有效的预防性干预。
而从DPPOS研究的15年随访结果显示:三组人群在微血管并发症发生方面没有差异。而且由于DPP纳入的是一个相对年轻和健康的人群,15年内严重心血管事件发生率极低,所以亦未能观察到大血管事件的获益。
既往一些研究显示:处于糖尿病前期的平均血糖水平与多年后心血管发生风险增加存在相关性,但均是基于一些回顾性观察研究,并且大多数并未显示出统计学上显著水平的危害。
药物治疗之争
在科学界进行争论的同时,制药公司也在竞相满足ADA「糖尿病前期」定义所带来的需求。到目前为止,FDA虽然还没有批准治疗糖尿病前期的药物或设备,但是有些医生开始用被批准用于治疗糖尿病或肥胖症的药物来治疗糖尿病前期。
从2007年,ADA开始推荐二甲双胍作为一种相对安全、廉价、长期的选择,用于有其他糖尿病危险因素(如肥胖)的糖尿病前期患者。虽然目前ADA仍然不鼓励使用除二甲双胍以外的任何药物治疗糖尿病前期,但自2013年以来,ADA发布的糖尿病指南中会列出各种糖尿病和肥胖药物,并表示:这些药物可能会降低糖尿病前期患者的糖尿病发病率,ADA会要求医生考虑药物成本、副作用 ,以及药物缺乏持久性等问题,而不是像过去那样建议医生不要开这种药。
在本文中,作者还特意提到了一项关于药物预防糖尿病的极端例子,即正是我们之前分享的Defronzo教授的一项研究【Lancet Diabetes Endocrinol. 2018 Oct;6(10):781-789】,研究观察了高危人群在给予二联或三联药物之后的糖尿病发生率。
下表显示:研究对象HbA1C处于诊断边缘,而且治疗32个月后,血糖出现了轻微的下降。研究细节可点击:《关于糖尿病的预防,竟然还可以这么干》。
表. 治疗后指标的变化
尽管,从上述研究中观察到药物治疗之后,能够带来糖尿病发病率的明显下降,甚至在三联治疗中,糖尿病发生人数居然为0,但是任何治疗糖尿病前期的药物都可能需要服用数年,甚至是终生服用,因此必须权衡这些「有限的益处」与持续治疗的「潜在危害」。
人们越来越重视治疗糖尿病前期的药物,这在一定程度上确实反映了人们对其健康风险的一种错误的紧迫感。另外,为了预防将来患病吃药,现在就开始服药,这件事情本身似乎有点不合常理。
总之,ADA「糖尿病前期」定义会使本来基本健康的人变成压力过大的患者,有些人很可能并不会患者上糖尿病,这些压力其实是不必要的,反而压力本身就会增加糖尿病的发生。糖尿病可以而且应该得到预防,但是我们并不需要让每一个健康的人都成为病人。
文章整理自:
Dubious diagnosis. Science. 2019; 363: 1026-31.
http://science.sciencemag.org/content/363/6431/1026
扫码关注“医咖会”公众号,及时获取最新重磅研究!