老年人亚临床甲减可能存在误诊?来看一项中国研究!
随着年龄的增长甲状腺疾病的患病率随之增加,这一观点目前仍存在争议,争议的原因包括相关研究采用的诊断标准、入选人群标准、促甲状腺激素(TSH)的检测方法各有不同。
TSH水平会随着年龄的增长而升高,尤其在女性中。第三次美国全民健康与营养调查(NHANES III)显示,30-39岁以后,TSH第97.5个百分位每10岁增加0.3mIU/L。相关机制显示,老年人中TSH水平增加是由于其生物活性下降或甲状腺对TSH的反应性下降,而循环甲状腺素T4并没有随之下降,提示这是一种生理性的适应过程。
持续的亚临床甲减可影响心脏功能并增加心血管事件的发生,但这一情况并没有在年龄≥65岁的人群中得到证实。另一方面,亚临床甲亢却可导致老年人骨质疏松及心房颤动,对于误诊为亚临床甲减的老年人,如果给予过度治疗,会导致心房颤动、神经紧张、骨密度下降等不利影响。因此,有必要设定与年龄相关的TSH参考范围以指导诊断及治疗。
基于上述的临床必要性,最近在甲状腺杂志上发表了中国的一项研究,探讨了年龄特异性TSH参考范围及其临床应用。
研究目的
本研究试图建立一个年龄特异性的血清TSH参考范围,并采用这一参考范围去探讨≥65岁人群的甲状腺疾病患病情况及其相关危险因素。
研究方法
本研究是从2010-2011年间在中国10个城市中进行的横断面研究。随机选取15008例受试者,最终14985例完成研究。纳入的年龄范围为15-92岁,男女比例为1:1.4。
受试者分为两组:一组为平均年龄71.32岁的老年人群(65-92岁),共1917例;一组为平均年龄41.67岁的年轻人群(15-64岁),共13068例,两组的男女比例均为1:1.4。
随着年龄的增长甲状腺疾病的患病率随之增加,这一观点目前仍存在争议,争议的原因包括相关研究采用的诊断标准、入选人群标准、促甲状腺激素(TSH)的检测方法各有不同。
TSH水平会随着年龄的增长而升高,尤其在女性中。第三次美国全民健康与营养调查(NHANES III)显示,30-39岁以后,TSH第97.5个百分位每10岁增加0.3mIU/L。相关机制显示,老年人中TSH水平增加是由于其生物活性下降或甲状腺对TSH的反应性下降,而循环甲状腺素T4并没有随之下降,提示这是一种生理性的适应过程。
持续的亚临床甲减可影响心脏功能并增加心血管事件的发生,但这一情况并没有在年龄≥65岁的人群中得到证实。另一方面,亚临床甲亢却可导致老年人骨质疏松及心房颤动,对于误诊为亚临床甲减的老年人,如果给予过度治疗,会导致心房颤动、神经紧张、骨密度下降等不利影响。因此,有必要设定与年龄相关的TSH参考范围以指导诊断及治疗。
基于上述的临床必要性,最近在甲状腺杂志上发表了中国的一项研究,探讨了年龄特异性TSH参考范围及其临床应用。
研究目的
本研究试图建立一个年龄特异性的血清TSH参考范围,并采用这一参考范围去探讨≥65岁人群的甲状腺疾病患病情况及其相关危险因素。
研究方法
本研究是从2010-2011年间在中国10个城市中进行的横断面研究。随机选取15008例受试者,最终14985例完成研究。纳入的年龄范围为15-92岁,男女比例为1:1.4。
受试者分为两组:一组为平均年龄71.32岁的老年人群(65-92岁),共1917例;一组为平均年龄41.67岁的年轻人群(15-64岁),共13068例,两组的男女比例均为1:1.4。
根据美国国家临床生化研究院指南,选取8041例受试者(年龄≥65岁:747例,年龄<65岁:7294例)以建立血清TSH的参考范围,这些人群的排除标准包括:
甲状腺抗体阳性(甲状腺过氧化物酶抗体TPOAb、甲状腺球蛋白抗体TgAb),受试者本人及其家族存在甲状腺功能异常病史,可触及的甲状腺肿或甲状腺结节,甲状腺药物的使用。
检测指标包括:尿碘浓度,血清TSH,TPOAb及TgAb的低度,甲状腺超声,问卷调查。
诊断标准:
- 临床甲亢:TSH<0.27mIU/L,FT4>22.0pmol/L,和/或FT3>6.8pmol/L;
- 亚临床甲亢:TSH<0.27mIU/L,FT3和FT4处于正常参考范围;
- 临床甲减:TSH>4.2mIU/L,FT4<12.0pmol/L;
- 亚临床甲减:TSH>4.2mIU/L,FT4处于正常参考范围;
- 抗体阳性标准:TPOAb>34IU/mL,TgAb>115IU/mL;
- 正常的甲状腺超声包括:1、腺体回声均匀,2、无结节,3、无肿大,4、无腺体缺如或体积明显减少,5、无钙化或声晕;
- 弥散性甲状腺肿的诊断标准包括:甲状腺体积女性>19.4ml,男性>25.6ml,不伴有结节。
研究结果
老年人(≥65岁)和年轻人(<65岁)甲状腺疾病的患病情况
在校正了性别和BMI后,老年人TPOAb阳性率明显高于年轻人(13.77% vs 11.20,P=0.037)。
采用普通人群的参考范围,老年人的临床甲减与亚临床甲减患病率显著高于年轻人(分别为2.09% vs 0.80%, 19.87% vs 16.23, P<0.001)。
表1. 老年人与非老年人的甲状腺疾病患病率
Shypo:亚临床甲减,Ohypo:临床甲减,Shyper:亚临床甲亢,Ohyper:临床甲亢
老年人亚临床甲减的危险因素
多因素相关性分析显示,老年人亚临床甲减患病率增高与TPOAb及TgAb阳性具有相关性,其他因素,包括性别、年龄、BMI和尿碘浓度则并没有对老年人亚临床甲减患病情况具有影响。
表2. 老年人亚临床甲减的危险因素
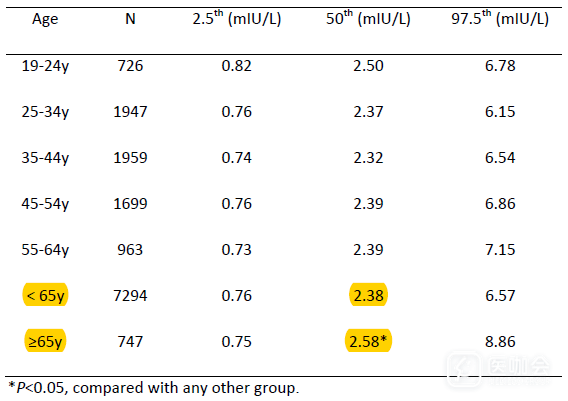
老年人的血清TSH参考范围
根据美国国家临床生化研究院指南建立老年人血清TSH的参考范围,将参考人群根据年龄划分为6个亚组(如表3),老年人血清TSH中位水平为2.58mIU/L,较年轻人明显升高(2.38mIU/L,P<0.001)。
老年人血清TSH水平第2.5百分位-97.5百分位范围为0.75-8.86mIU/L,而年轻人为0.76-6.57mIU/L,老年人TSH上限明显高于年轻人。
表3. 根据不同年龄亚组参考人群的血清TSH范围
以年龄特异性血清TSH参考范围为依据的老年人甲状腺疾病患病情况
根据表3中的参考范围,老年人亚临床甲减患病率为3.3%,较年轻人明显下降(4.3%,P=0.049);然而,临床甲减与亚临床甲减的患病率在老年人中则显著高于年轻人(临床甲减:1.6% vs 0.7%,P<0.001;亚临床甲亢:3.8% vs 2.4%,P=0.014;表4)
表4. 年龄特异性血清TSH参考范围的甲状腺疾病患病率
Shypo:亚临床甲减,Ohypo:临床甲减,Shyper:亚临床甲亢,Ohyper:临床甲亢
与普通人群参考范围的老年人患病率相比,采用年龄特异性TSH参考范围的老年人亚临床甲减患病率显著较低(19.87% vs 3.3%),而临床甲减、临床甲亢及亚临床甲亢,在普通人群参考范围与年龄特异性参考范围的患病率相当(临床甲减:2.09% vs 1.6%;临床甲亢:0.52% vs 0.7%;亚临床甲亢:0.73% vs 3.8%)。
年龄特异性血清TSH参考范围的老年人甲状腺疾病的危险因素
在老年人中,以年龄特异性血清TSH参考范围作为诊断依据的亚临床甲减患者,相比于以实验室参考值作为依据的患者,其TPOAb及TgAb的阳性率明显更高(TPOAb: 31.3% vs. 22.8%; TgAb: 28.1% vs. 21.5%)。
多因素相关分析显示,TPOAb阳性,而非TgAb阳性,与亚临床甲减患病率增高存在相关性。
表5. 年龄特异性血清TSH参考范围的老年人亚临床甲减的危险因素
研究结论
血清TSH水平随着年龄增加而升高,对于≥65岁以上老年人群,这也许是一种正常的代偿现象。为了防止误诊或治疗错误,本研究建议对老年人进行甲状腺疾病的诊断时,采用年龄特异性血清TSH参考范围。
既往多项研究显示,TSH分布曲线随着年龄的增长而右移,根据本研究提出的年龄特异性TSH参考范围,将近16%原来认定为亚临床甲减的患者会成为甲状腺功能正常的人群,临床甲减的患病率也从原来2.09%变为1.6%,亚临床甲亢从0.73%增加至3.8%。
因此,为避免TSH轻度升高的老年人被过度治疗,或亚临床甲亢的老年人被耽误治疗,研究者推荐采用年龄特异性TSH参考范围而进行老年人甲状腺疾病的诊断。
参考文献:Thyroid. 2018 Nov 27. doi: 10.1089/thy.2017.0715
扫码关注“医咖会”公众号,及时获取最新重磅研究!