『青少年2型糖尿病』一种独特的2型糖尿病类型
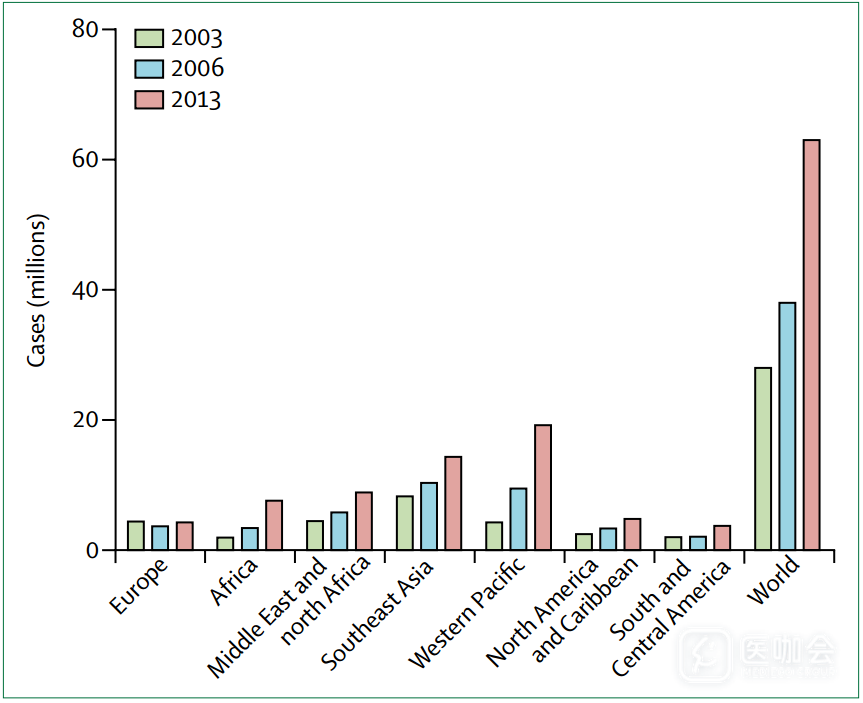
作者:北京协和医院内分泌科 李伟 李玉秀近年来青少年2型糖尿病(T2DM)患者数量的迅速增加,已成为需要特殊关注的问题。更早起病的糖尿病意味着患者有更长的时间暴露于高血糖,随之而来将更容易发生长期并发症。这里我们将青少年T2DM定义为青少年和40岁以下的年轻患者,并排除继发性糖尿病(如药物所致的、化学品诱发的、胰腺外分泌功能不全和遗传缺陷等)。我们检索的证据支持以下假说,青少年T2DM是一种独特的病理类型,它比中老年起病的T2DM有更严重的表现。流行病学美国2001-2009年间10-19岁人群的T2DM患病率增加了31%,2009年该年龄组的患病率约为0.48/1000。据报道在全球大部分地区患T2DM的儿童青少年数量也越来越多,而增加得最快的地区是非洲、东南亚和西太平洋地区(图1)。
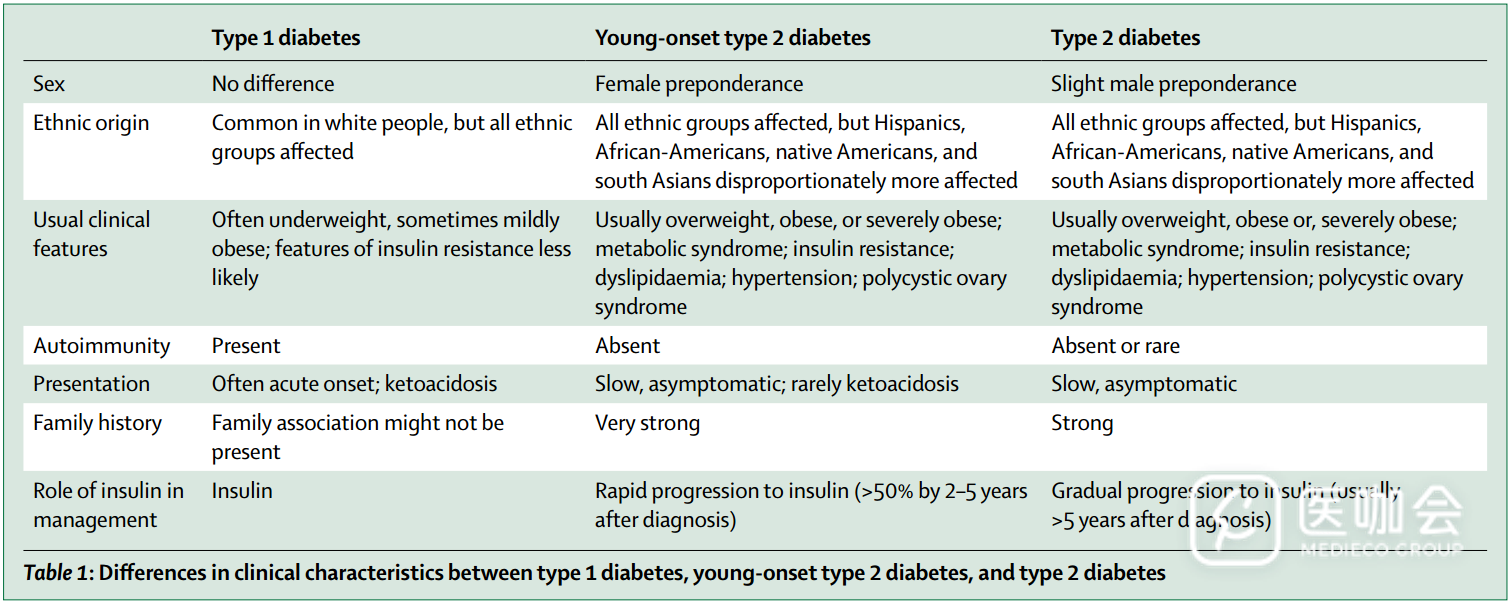
图1. 2003-13世界范围年轻人(年龄<40岁)中T2DM的患病率 (资料来源于国际糖尿病联盟(IDF)地图集2003,2006,2013)病理生理学β细胞功能的衰退青少年T2DM在起病速度、严重程度、胰岛素敏感性降低和胰岛素分泌缺陷之间的相互作用等方面与晚发的T2DM是不同的。青少年T2DM与晚发T2DM一样,早期β细胞功能的下降都是以第一时相胰岛素分泌丧失为特征,但是第二时相胰岛素分泌的丧失出现更早。一项在美国的非洲裔美国人和白人中进行的病例对照研究显示,肥胖合并T2DM(病程约1.5年)的青少年患者与肥胖而无糖尿病的患者相比,第一时相胰岛素分泌下降75%,第二时相胰岛素分泌下降50%。而中老年T2DM患者同样程度的第二时相胰岛素分泌下降则需要约10年时间。肥胖诱导的机制青少年T2DM患者中肥胖的患病率高于中老年T2DM患者(>80% vs 56%)。大数据分析显示在BMI和T2DM诊断年龄之间存在着强烈的负相关。与BMI匹配无糖尿病的个体相比,以及与中老年起病的T2DM患者相比,青少年T2DM患者的肝脏脂肪含量更高(最高达3倍)。青少年T2DM患者循环中的炎症标志物水平也明显升高。青少年T2DM发展的关键驱动因素早期生活因素宫内环境的改变影响青少年肥胖和T2DM的发展。母亲低营养和过度营养都与青少年形成肥胖和T2DM的危险性增高有关。宫内和后天早期环境对代谢程序有着表观遗传学影响,但具体分子机制有待明确。饮食和肥胖虽然儿童青少年中T2DM的原因是复杂的,但是肥胖很明显是青少年T2DM患病率升高的重要驱动因素。高能量食物和含糖饮料消费越来越多,体力活动越来越少,都是青少年肥胖的主要危险因素。体力活动虽然体力活动不足对青少年T2DM的发病有着重要影响,但是增加体力活动作为治疗策略的效能仍然需要进一步研究。社会经济因素在富裕社会中社会经济状况不良是影响肥胖和T2DM的危险因素,这种关联可能更多的是因为消耗高能量方便食品和久坐不动的生活习惯,而非绝对缺乏对健康生活方式选择的承受能力。在一些种族移民社区中,对T2DM的易感性放大了社会经济因素的影响。家族史T2DM的家族史与T2DM的起病年龄呈负相关。一项来自不同种族背景的研究显示,糖尿病家族成员数量每增加10%,糖尿病的起病年龄就下降1.7岁。女性和多囊卵巢综合征(PCOS)不论是何种族,青少年T2DM在女性中都更为常见。美国SEARCH研究显示,在10-19岁的青少年中,女性的T2DM的患病率几乎是男性的两倍。PCOS的青少年女性患T2DM风险明显升高,这可能与PCOS的胰岛素抵抗有关。在澳大利亚一项女性健康纵向研究中,28-33岁的女性,尽管BMI相同,但PCOS女性T2DM的患病率为5.1%,而无PCOS的女性T2DM的患病率仅为0.3%。非酒精性脂肪肝(NAFLD)与中老年T2DM相比,NAFLD在青少年T2DM中似乎是更强的危险因素。青少年T2DM的NAFLD是中老年T2DM的两倍。临床特征青少年T2DM的临床特征与1型糖尿病(T1DM)有相当部分的重叠,二者在早期都有胰岛素分泌能力的丧失,因此常常需要鉴别。但青少年T2DM常伴有胰岛素抵抗、脂代谢异常、高血压和PCOS。青少年T2DM和T1DM以及中老年T2DM的临床特征鉴别如表1。
作者:北京协和医院内分泌科 李伟 李玉秀近年来青少年2型糖尿病(T2DM)患者数量的迅速增加,已成为需要特殊关注的问题。更早起病的糖尿病意味着患者有更长的时间暴露于高血糖,随之而来将更容易发生长期并发症。这里我们将青少年T2DM定义为青少年和40岁以下的年轻患者,并排除继发性糖尿病(如药物所致的、化学品诱发的、胰腺外分泌功能不全和遗传缺陷等)。我们检索的证据支持以下假说,青少年T2DM是一种独特的病理类型,它比中老年起病的T2DM有更严重的表现。流行病学美国2001-2009年间10-19岁人群的T2DM患病率增加了31%,2009年该年龄组的患病率约为0.48/1000。据报道在全球大部分地区患T2DM的儿童青少年数量也越来越多,而增加得最快的地区是非洲、东南亚和西太平洋地区(图1)。
图1. 2003-13世界范围年轻人(年龄<40岁)中T2DM的患病率 (资料来源于国际糖尿病联盟(IDF)地图集2003,2006,2013)病理生理学β细胞功能的衰退青少年T2DM在起病速度、严重程度、胰岛素敏感性降低和胰岛素分泌缺陷之间的相互作用等方面与晚发的T2DM是不同的。青少年T2DM与晚发T2DM一样,早期β细胞功能的下降都是以第一时相胰岛素分泌丧失为特征,但是第二时相胰岛素分泌的丧失出现更早。一项在美国的非洲裔美国人和白人中进行的病例对照研究显示,肥胖合并T2DM(病程约1.5年)的青少年患者与肥胖而无糖尿病的患者相比,第一时相胰岛素分泌下降75%,第二时相胰岛素分泌下降50%。而中老年T2DM患者同样程度的第二时相胰岛素分泌下降则需要约10年时间。肥胖诱导的机制青少年T2DM患者中肥胖的患病率高于中老年T2DM患者(>80% vs 56%)。大数据分析显示在BMI和T2DM诊断年龄之间存在着强烈的负相关。与BMI匹配无糖尿病的个体相比,以及与中老年起病的T2DM患者相比,青少年T2DM患者的肝脏脂肪含量更高(最高达3倍)。青少年T2DM患者循环中的炎症标志物水平也明显升高。青少年T2DM发展的关键驱动因素早期生活因素宫内环境的改变影响青少年肥胖和T2DM的发展。母亲低营养和过度营养都与青少年形成肥胖和T2DM的危险性增高有关。宫内和后天早期环境对代谢程序有着表观遗传学影响,但具体分子机制有待明确。饮食和肥胖虽然儿童青少年中T2DM的原因是复杂的,但是肥胖很明显是青少年T2DM患病率升高的重要驱动因素。高能量食物和含糖饮料消费越来越多,体力活动越来越少,都是青少年肥胖的主要危险因素。体力活动虽然体力活动不足对青少年T2DM的发病有着重要影响,但是增加体力活动作为治疗策略的效能仍然需要进一步研究。社会经济因素在富裕社会中社会经济状况不良是影响肥胖和T2DM的危险因素,这种关联可能更多的是因为消耗高能量方便食品和久坐不动的生活习惯,而非绝对缺乏对健康生活方式选择的承受能力。在一些种族移民社区中,对T2DM的易感性放大了社会经济因素的影响。家族史T2DM的家族史与T2DM的起病年龄呈负相关。一项来自不同种族背景的研究显示,糖尿病家族成员数量每增加10%,糖尿病的起病年龄就下降1.7岁。女性和多囊卵巢综合征(PCOS)不论是何种族,青少年T2DM在女性中都更为常见。美国SEARCH研究显示,在10-19岁的青少年中,女性的T2DM的患病率几乎是男性的两倍。PCOS的青少年女性患T2DM风险明显升高,这可能与PCOS的胰岛素抵抗有关。在澳大利亚一项女性健康纵向研究中,28-33岁的女性,尽管BMI相同,但PCOS女性T2DM的患病率为5.1%,而无PCOS的女性T2DM的患病率仅为0.3%。非酒精性脂肪肝(NAFLD)与中老年T2DM相比,NAFLD在青少年T2DM中似乎是更强的危险因素。青少年T2DM的NAFLD是中老年T2DM的两倍。临床特征青少年T2DM的临床特征与1型糖尿病(T1DM)有相当部分的重叠,二者在早期都有胰岛素分泌能力的丧失,因此常常需要鉴别。但青少年T2DM常伴有胰岛素抵抗、脂代谢异常、高血压和PCOS。青少年T2DM和T1DM以及中老年T2DM的临床特征鉴别如表1。
表1. 1型糖尿病、青少年2型糖尿病和中老年2型糖尿病临床特征的鉴别
并发症青少年T2DM出现糖尿病相关并发症(无论是微血管还是大血管并发症)的风险相比T1DM和中老年T2DM更高,由此产生的经济负担更重。一项美国的调查显示,青少年T2DM患者的预期寿命与无糖尿病的人群相比,男性减少14岁,女性减少16岁。治疗目前很少有来源于青少年T2DM人群的直接证据来支持对于该类患者的最佳治疗策略,主要是根据中老年T2DM患者循证医学证据的外推而来。尽管生活方式的调整是青少年T2DM最常用的干预措施,但单独的生活方式干预仅在不到20%的青少年中能得到充分的血糖控制。有氧运动单独或联合饮食控制,可降低青少年超重T2DM患者的收缩压、降低总胆固醇、升高HDL胆固醇,改善内皮功能,但心血管获益在停止锻炼后3-6个月就消失,并未能改善最后的心血管事件。在18岁以下的个体中,许多新型降糖药的使用仍存在很大的不确定性,担心或不了解有关安全的信息会妨碍或阻止其使用。二甲双胍和格列本脲在青少年T2DM中至少短期是有效的,但是值得注意的是,两药联合使用并不比单药治疗更有效。另有研究表明二甲双胍与罗格列酮合用优于单用二甲双胍。由于青少年T2DM早期常出现迅速的β细胞功能衰竭,胰岛素常作为起始治疗的首选,约有一半的患者由于血糖过高需要起始胰岛素治疗。在接受基础胰岛素治疗的患者中约有三分之一在血糖控制后可停用胰岛素。有限的资料表明,胰岛素的种类和血糖监测的手段与血糖控制和并发症的状况无关。新型降糖药物如DPP-4抑制剂、GLP-1受体激动剂、SGLT-2抑制剂对青少年T2DM患者的获益还需要更进一步的研究。已有证据表明减肥手术在肥胖的青少年患者是安全有效的。虽然减肥手术对青少年T2DM患者效果的资料还很有限,但令人鼓舞的是,体重和血糖指标都有明显改善。参考文献:Lancet Diabetes Endocrinol. 2017 Aug 25. pii: S2213-8587(17)30186-9. (PMID:28847479)
学会专家介绍