ADA/EASD最新共识:2型糖尿病的治疗
2022年9月23日,《Diabetes Care》刊登了美国糖尿病协会(ADA)和欧洲糖尿病研究协会(EASD)联合发布的2型糖尿病患者高血糖管理的最新共识。小咖选取了部分内容进行了整理,感兴趣的伙伴可以去查看全文~
https://diabetesjournals.org/care/article/doi/10.2337/dci22-0034/147671
共识推荐总结
- 在选择降糖药物时,应特别考虑优化药物依从性。
- 推荐进行医学营养治疗(MNT),重点在于确定可行且可持续的健康饮食习惯,以支持达到代谢和体重目标。
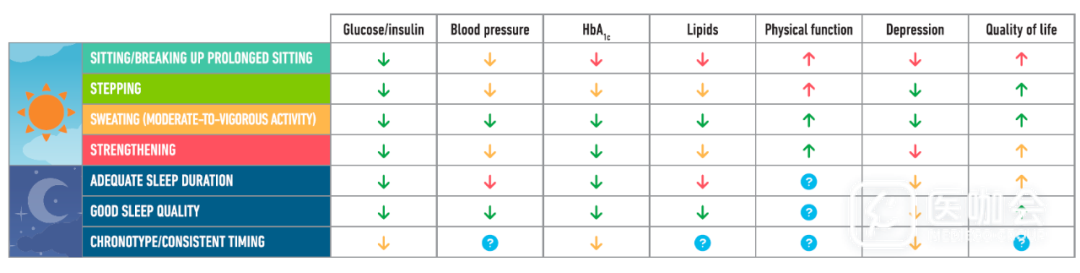
- 运动可以改善血糖控制,应成为2型糖尿病管理的一个重要组成部分。
- 2型糖尿病患者应定期进行运动(>150分钟/周的中到高强度有氧运动),并减少久坐时间。
- 有氧运动应该配合每周两到三次的阻力训练、柔韧性训练和/或平衡训练。特别鼓励老年人或行动能力受限/身体功能差的人进行平衡训练。
- 对于BMI≥40.0 kg/m2(亚洲人为BMI≥37.5 kg/m2),或BMI在35.0-39.9 kg/m2之间的2型糖尿病患者(亚洲人为32.5–37.4 kg/m2),如果用非手术方法不能持久减重和改善合并症(包括血糖),应考虑代谢手术。
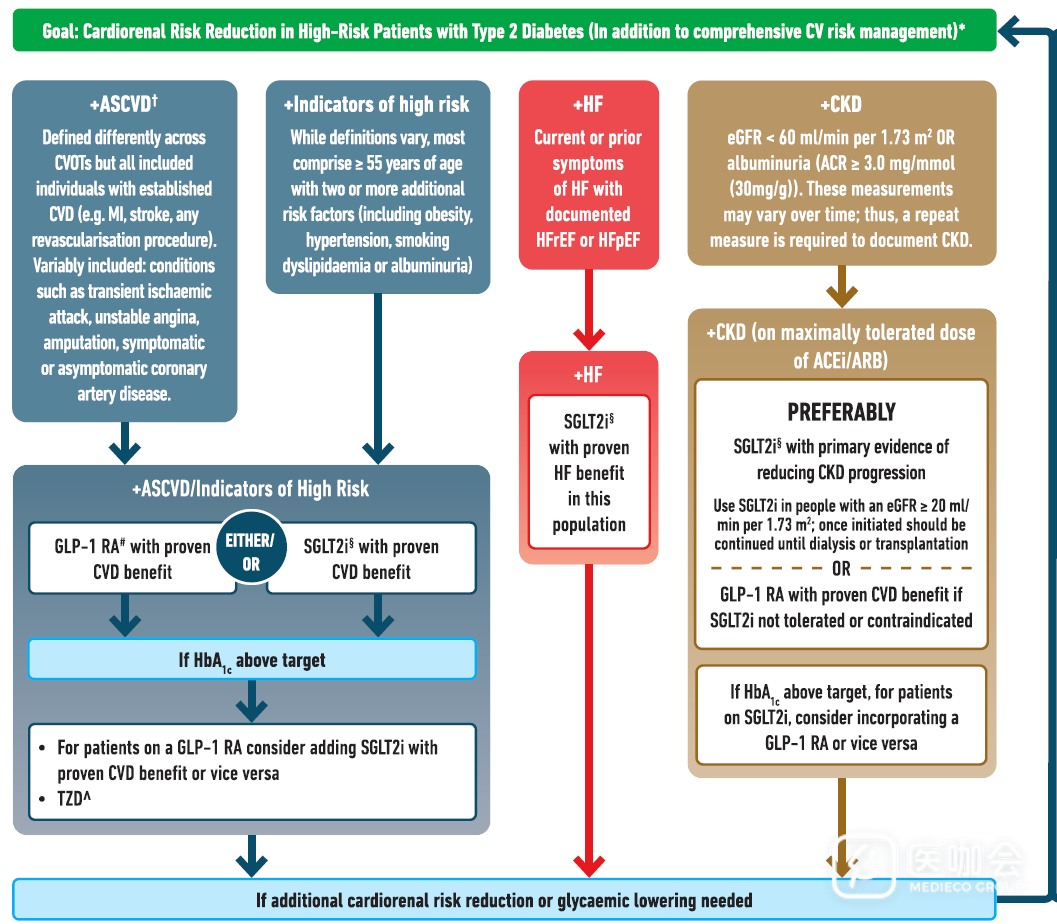
- 在已有心血管疾病(CVD)的患者中,应使用证实有益的GLP-1 RA类药物来减少主要心血管不良事件(MACE),或使用证实有益的SGLT2i类药物来减少MACE和心衰以及改善肾脏结局。
- 对于有慢性肾病(CKD)、肾小球滤过率(eGFR)≥20ml/min/1.73m2、尿白蛋白肌酐比(UACR)>3.0mg/mmol(>30mg/g)的患者,应使用经证实有益的SGLT2i类药物,以减少MACE和心衰并改善肾脏结局。适应症和eGFR阈值可能因地区而异。如果不能耐受或存在禁忌,可以考虑使用对CVD结局有益的GLP-1 RA类药物以减少MACE,并持续使用,直到可以使用肾脏替代治疗。
- 对于心衰患者,应该使用SGLT2i,因为可以改善心衰和肾脏结局。
- 对于没有CVD但有多种CVD危险因素的人(如年龄≥55岁、肥胖、高血压、吸烟、血脂异常或白蛋白尿),可使用证实有益处的GLP-1 RA类药物减少MACE,或使用证实有益的SGLT2i类药物减少MACE和心衰以及改善肾脏结局。
- 对于有心衰、CKD、CVD或有多种CVD危险因素的人,给患者处方证实有益的GLP-1 RA或SGLT2i时,不用考虑患者是否已使用二甲双胍。
- SGLT2i和GLP-1 RA可以减少MACE,这可能与基线HbA1c无关。对于有心衰、CKD、CVD或有多种CVD危险因素的人,使用证实有益处的GLP-1 RA或SGLT2i时,可以不考虑基线HbA1c水平。
- 一般来说,选择改善CVD和肾脏结局的药物时,对更高龄的人来说应该没有区别。
- 对于更年轻的糖尿病患者(<40岁),应考虑早期联合治疗。
- 对于育龄期女性,应提供避孕咨询,并注意避免接触可能对胎儿产生不利影响的药物。
营养支持
没有一个完美的碳水化合物、蛋白质和脂肪摄入比例,可以适用于每一个2型糖尿病患者。共识推荐进行个性化饮食,强调摄入对健康有益的食物,尽量减少有害的食物,同时符合个人的喜好,以确定可行且可持续的健康饮食习惯为目标。能够维持净能量赤字对于减重很重要。
一项网状Meta分析比较了9种饮食方式对血糖的作用,纳入的试验持续时间>12周,结果显示,与对照组饮食相比,这9种饮食方式的HbA1c可降低0.82%到0.47%不等;地中海饮食和低碳饮食对血糖的益处更大。3个月和6个月随访显示的低碳饮食对血糖的更大益处,在更长的随访中不再显著。
一项系统评价显示,与低脂饮食相比,地中海饮食显示出更大的体重和HbA1c获益,可推迟糖尿病药物的使用,并对心血管健康有益,类似的益处也可以在素食饮食中观察到。
近年来,研究者对限制时间饮食和间歇性禁食改善代谢越来越感兴趣。一项Meta分析显示,间歇性禁食和持续限制能量摄入对HbA1c的影响没有差异,间歇性禁食对体重有适度影响(-1.70kg)。在接受胰岛素和磺脲类药物治疗的患者中,禁食可能会增加低血糖的发生风险,这突显了在饮食变化期间,个性化健康教育和积极药物管理的必要性。
运动
体力活动对2型糖尿病患者的心脏代谢健康有很大影响。定期有氧运动可以改善2型糖尿病成人患者的血糖,减少每天高血糖的时间,HbA1c减少约0.6%,在心肺功能健康方面也有明显临床益处。餐后进行≥45分钟的活动可以最大化以上效应。阻力运动也能改善血糖水平,鉴于2型糖尿病患者早期身体功能受损的风险增加,这一点很重要。
一系列体育活动,包括休闲时活动,都可以显著降低HbA1c水平。即使是小的、有规律的改变也会对长期健康产生有益影响,例如,每天只需增加500步就可以使CVD发病率和全因死亡率降低2-9%。
睡眠
健康睡眠是2型糖尿病生活方式管理的重要组成部分,指南也强调了睡眠的重要性。睡眠障碍在2型糖尿病患者中很常见,会导致睡眠质量和时间的紊乱,与肥胖和糖代谢障碍风险增加相关。阻塞性睡眠呼吸暂停影响超过一半的2型糖尿病患者,其严重程度与血糖水平相关。
睡眠时间与健康结局(如肥胖和HbA1c)呈U型相关,过长(>8小时)或过短(<6小时)的睡眠时长都有不利影响。通过延长短睡眠者的睡眠时长,可能会提高胰岛素敏感性,减少能量摄入。然而,仅仅周末补觉还不足以扭转睡眠不足的影响。
体重管理
已有研究证明一些新药对2型糖尿病患者的体重管理非常有效。在STEP2试验中,在生活方式干预基础上,每周一次皮下注射索马鲁肽2.4mg,减重效果优于1.0mg索马鲁肽组或安慰剂组。在索马鲁肽2.4mg组中,超过三分之二的参与者的HbA1c水平达到≤6.5%。
替尔泊肽(Tirzepatide)是一种新型的GIP/GLP-1受体双重激动剂。一项试验在无糖尿病的肥胖患者中调查了替尔泊肽的减重效果,每周剂量分别为5mg,10mg和15mg,结果显示,72周时,分别减重15%,19.5%和20.9%,安慰剂组减轻了3.1%。
对于2型糖尿病患者,可以考虑将代谢手术作为一种治疗选择。代谢手术对BMI≥25kg/m2的2型糖尿病患者的糖尿病缓解似乎也有效。一项Meta分析显示,BMI<30 kg/m2的2型糖尿病患者进行代谢手术后,糖尿病缓解率为43%。
降糖药物
根据心血管和肾脏结局研究,SGLT2i的使用范围已经扩大。心肾结局试验表明,SGLT2i在MACE、心血管死亡、心肌梗死、心衰住院和全因死亡结局方面具有益处,并能改善有CVD或CVD高风险的2型糖尿病患者的肾脏结局。
最近的研究数据增加了SGLT2i类药物安全性的信心。虽然其使用与霉菌性生殖器感染风险增加相关,但报告显示,这种感染通常是轻微且可治疗的。SGLT2i的使用会增加糖尿病酮症酸中毒(DKA)的风险,但其发生率极低;SGLT2i相关心血管结局试验报告的DKA发生率为0.1-0.6%。
GLP-1 RA除了改善成人2型糖尿病患者的HbA1c水平外,某些GLP-1RA药物也被批准用于降低有CVD的2型糖尿病患者的MACE风险(包括度拉糖肽、利拉鲁肽和索马鲁肽)或有多种CVD风险因素的2型糖尿病患者(度拉糖肽),以及用于长期体重管理(皮下注射利拉鲁肽,每天一次;皮下注射索马鲁肽,每周一次)。
最近的高剂量GLP-1 RA研究表明,高剂量GLP-1 RA对血糖和体重的益处是递增的,使得血糖达标的比例增加,剂量逐步增加能够提高胃肠道耐受性。
GLP-1 RA最常见的副作用是胃肠道不良反应(恶心、呕吐和腹泻),往往发生在开始使用和剂量增加时,并随着时间的推移而减少,因此,建议逐步增加剂量以减轻胃肠道反应。
二甲双胍在可有效降低HbA1c、单药治疗时低血糖风险小、有适度减肥的潜力、安全性良好且成本低,因此,二甲双胍被推荐为2型糖尿病的一线治疗药物。研究表明,GLP-1 RA和SGLT2i对CVD和肾脏结局的益处与使用二甲双胍与否无关,因此已有CVD或有CVD高风险、心衰或CKD的患者,在使用GLP-1 RA和SGLT2i时,不需考虑患者是否在使用二甲双胍。患者起始降糖治疗时,可以基于额外的降糖疗效或心肾保护的需求进行早期联合治疗。
eGFR<30 ml/min/1.73m2时不应使用二甲双胍,eGFR<45 ml/min/1.73m2时,应考虑减少二甲双胍的剂量。使用二甲双胍可能导致血清维生素B12浓度降低和神经病变症状恶化。如果患者的维生素B12水平不足,建议定期监测和补充,特别是贫血或神经病变患者。
关于DPP-4抑制剂、GIP/GLP-1受体双重激动剂替尔泊肽、磺脲类药物、噻唑烷二酮类药物、胰岛素等相关内容,受篇幅限制,这里就不一一介绍,感兴趣的伙伴们可以去查看原文。
共病管理
有心肾合并症的患者
对于已有CVD或CVD高风险的患者,GLP-1 RA优于SGLT2i。鉴于SGLT2i对减少心衰住院以及CKD进展具有明显的益处,心衰患者特别是射血分数降低的心衰患者,或者CKD患者应该优先选择SGLT2i。
NAFLD和NASH
2型糖尿病患者经常合并非酒精性脂肪肝病(NAFLD),进展至更严重肝病的风险增加,包括非酒精性脂肪性肝炎(NASH)、肝纤维化和肝硬化。NASH患者的2型糖尿病管理应包括以减重为目标的生活方式调整,肝纤维化风险较高的患者强烈考虑通过药物和/或手术方式减重。比格列酮、GLP-1 RA和代谢手术都被证明可以减少NASH的活动,比格列酮和代谢手术也可能改善肝脏纤维化。
虽然没有获得批准,但有研究者建议,中高纤维化风险的2型糖尿病患者,应考虑使用比格列酮和/或证实有益的GLP-1 RA药物。尽管SGLT2i治疗也被证明可以降低NAFLD患者的肝酶水平和肝脏脂肪,但目前还没有证据支持使用该类药物来治疗NASH。NAFLD特别是NASH,还与心脏并发症风险增加相关,因此,应评估和管理NAFLD患者的心脏风险因素,以尽量减少心血管风险。
参考文献:
Diabetes Care.2022 Sep 23;dci220034.
doi: 10.2337/dci22-0034.
更多阅读: