最新发布!2017晕厥评估和管理指南(推荐要点全)
2017年3月9日,美国心脏病学会(ACC)、美国心脏协会(AHA)、美国心律学会(HRS)联合发布了《2017 ACC/AHA/HRS 晕厥患者评估和管理指南》,小咖翻译了所有推荐意见(Recommendation),与大家分享。
一、晕厥患者的初始评估
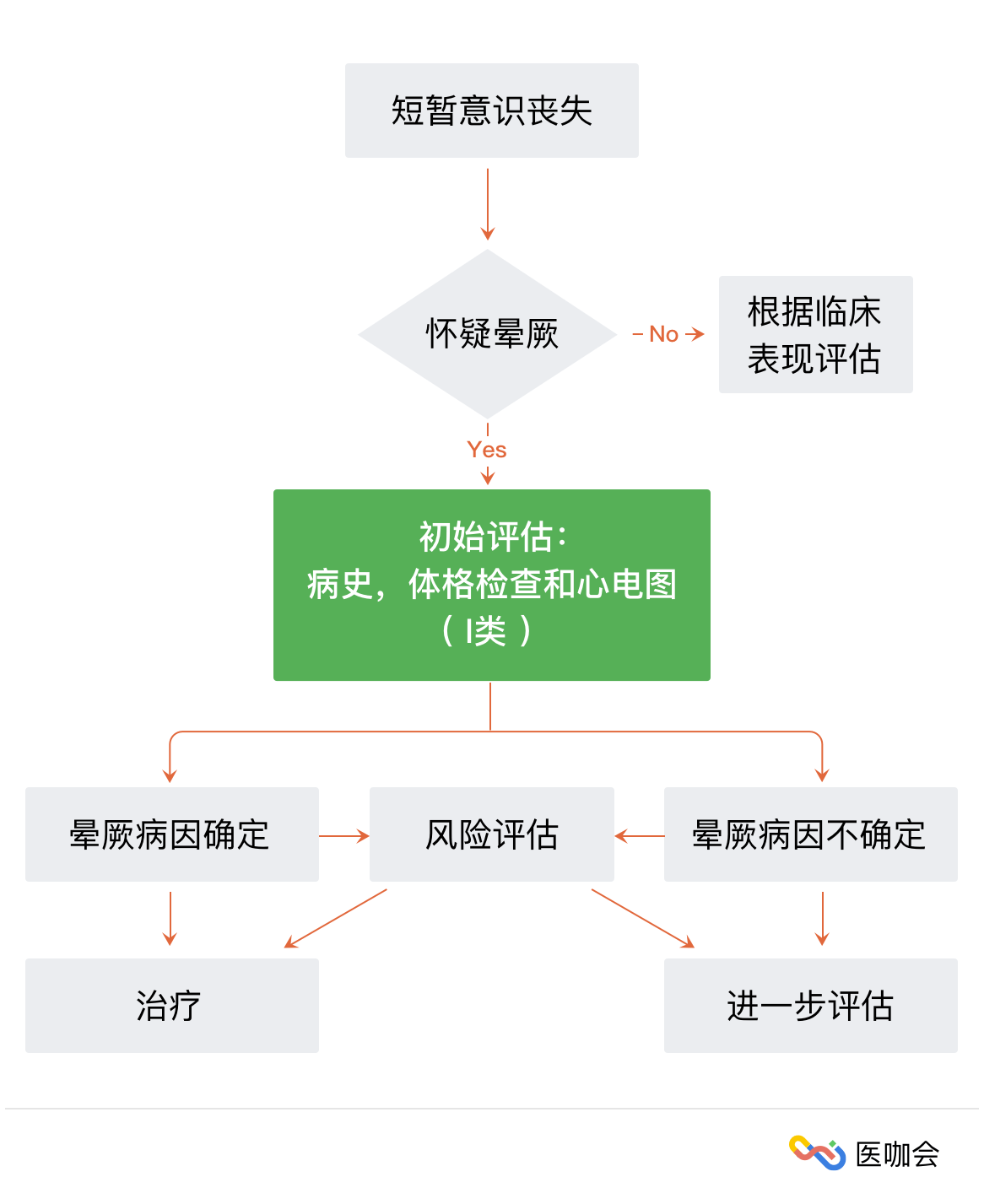
1. 病史和体格检查
对晕厥患者,应进行详细的病史采集和体格检查。
2. 心电图
在晕厥患者的初始评估中,12导联静息心电图是有用的。
3. 风险评估
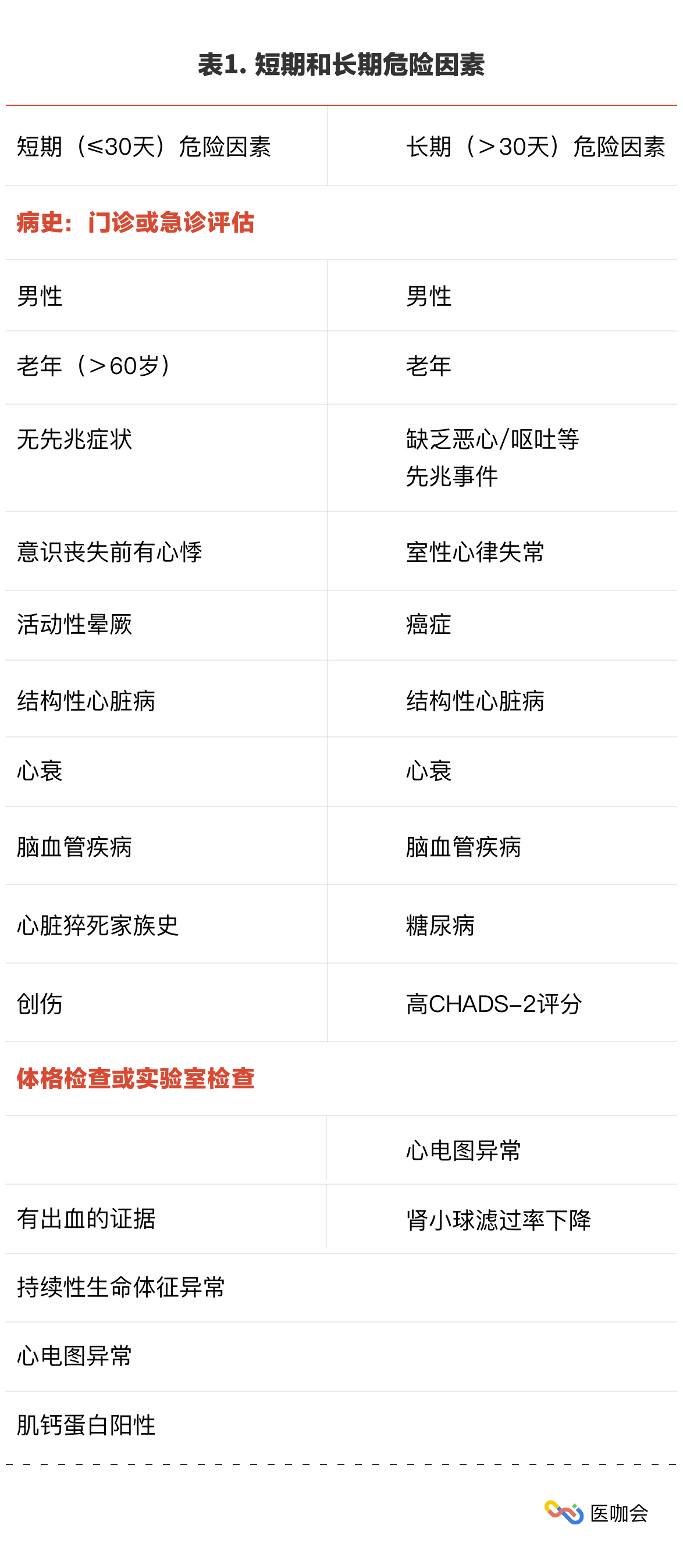
(1)查找晕厥的病因,评估患者的短期和长期发病和死亡风险(表1)。
(2)管理晕厥患者时,使用危险分层评分可能是合理的。
4. 初始评估后的处理
(1)患者存在导致晕厥的严重疾病,应进行入院评估和治疗。
(2)无严重疾病的反射性晕厥患者在门诊进行治疗是合理的。
(3)晕厥病因不明的中危患者,使用结构化急诊观察方案对于降低患者入院率是有效的。
(4)无严重疾病的疑似心源性晕厥患者在门诊进行治疗可能是合理的。
二、进一步评估及诊断
1. 血液检查
(1)基于病史、体格检查和心电图诊断为晕厥的某些患者,在评估时进行有针对性的血液检查是合理的。
(2)对于怀疑心源性晕厥的患者,测定脑钠肽和高敏肌钙蛋白的作用还不明确。
(3)常规和全面的实验室检测对于评估晕厥患者是无用的。
2. 心血管检查
2.1 心脏影像学检查
(1)经胸超声心动图可用于怀疑有结构性心脏病的晕厥患者。
(2)怀疑心源性晕厥的患者,CT或MRI可能有用。
(3)常规心脏成像在评估晕厥患者中无用,除非在病史、体格检查和心电图的初始评估中怀疑为心源性。
2.2 运动试验
对于在运动过程中出现晕厥的患者,运动试验可用于确定晕厥的病因。
2.3 心脏监测
(1)应基于晕厥发生的频率和类型选择采用何种心脏监测方法。
2017年3月9日,美国心脏病学会(ACC)、美国心脏协会(AHA)、美国心律学会(HRS)联合发布了《2017 ACC/AHA/HRS 晕厥患者评估和管理指南》,小咖翻译了所有推荐意见(Recommendation),与大家分享。
一、晕厥患者的初始评估

1. 病史和体格检查
对晕厥患者,应进行详细的病史采集和体格检查。
2. 心电图
在晕厥患者的初始评估中,12导联静息心电图是有用的。
3. 风险评估
(1)查找晕厥的病因,评估患者的短期和长期发病和死亡风险(表1)。
(2)管理晕厥患者时,使用危险分层评分可能是合理的。

4. 初始评估后的处理
(1)患者存在导致晕厥的严重疾病,应进行入院评估和治疗。
(2)无严重疾病的反射性晕厥患者在门诊进行治疗是合理的。
(3)晕厥病因不明的中危患者,使用结构化急诊观察方案对于降低患者入院率是有效的。
(4)无严重疾病的疑似心源性晕厥患者在门诊进行治疗可能是合理的。
二、进一步评估及诊断
1. 血液检查
(1)基于病史、体格检查和心电图诊断为晕厥的某些患者,在评估时进行有针对性的血液检查是合理的。
(2)对于怀疑心源性晕厥的患者,测定脑钠肽和高敏肌钙蛋白的作用还不明确。
(3)常规和全面的实验室检测对于评估晕厥患者是无用的。
2. 心血管检查
2.1 心脏影像学检查
(1)经胸超声心动图可用于怀疑有结构性心脏病的晕厥患者。
(2)怀疑心源性晕厥的患者,CT或MRI可能有用。
(3)常规心脏成像在评估晕厥患者中无用,除非在病史、体格检查和心电图的初始评估中怀疑为心源性。
2.2 运动试验
对于在运动过程中出现晕厥的患者,运动试验可用于确定晕厥的病因。
2.3 心脏监测
(1)应基于晕厥发生的频率和类型选择采用何种心脏监测方法。
(2)怀疑心律失常所致晕厥的非卧床患者,可采用下列外用型心脏监测方法:Holter;经电话传送心电图监测;体外型心电记录仪;佩戴Patch监测;移动心脏门诊遥测(MCOT)。
(3)植入式心脏监测器可用于评估疑似心律失常所致晕厥的非卧床患者。
2.4 院内监测
怀疑心源性晕厥的住院患者,持续进行心电图监测是有用的。
2.5 电生理检查
(1)电生理检查可用于评估怀疑心律失常所致晕厥的患者。
(2)心电图正常、心脏结构和功能正常的患者,不推荐使用电生理检查评估晕厥,除非怀疑心律失常的病因。
2.6 倾斜试验
(1)如果初始评估后诊断仍不明确,倾斜试验可用于评估疑似血管迷走性晕厥的患者。
(2)当初始评估不能确诊时,倾斜试验可用于评估晕厥和疑似迟发性直立性低血压的患者。
(3)对于某些患者,倾斜试验可用于鉴别抽搐性晕厥和癫痫。
(4)倾斜试验可用于诊断假性晕厥。
(5)不推荐倾斜试验用于预测血管迷走性晕厥患者的治疗效果。
3. 神经学检查
3.1 自主神经功能评估
对于已知或怀疑神经退行性疾病的晕厥患者,进行自主神经功能评估有助于提高诊断的准确性。
3.2 神经和影像学诊断
(1)倾斜试验时同时监测脑电图和血流动力学参数可用于鉴别晕厥、假性晕厥和癫痫。
(2)在无支持进一步评估的局灶性神经系统表现或头部损伤时,不推荐在常规评估晕厥患者时使用头部MRI和CT。
(3)在无支持进一步评估的局灶性神经系统表现时,不推荐在常规评估晕厥患者时使用颈动脉成像。
(4)在无特异性神经症状提示癫痫时,不推荐在评估晕厥患者时常规记录脑电图。
三、心源性晕厥的管理
1. 心律失常
1.1 心动过缓
针对心动过缓相关的晕厥患者,推荐指南导向的药物治疗(GDMT)。
1.2 室上性心动过速
(1)针对室上性心动过速的晕厥患者,推荐指南导向的药物治疗(GDMT)。
(2)针对房颤患者,推荐指南导向的药物治疗(GDMT)。
1.3 室性心律失常
针对室性心律失常的晕厥患者,推荐指南导向的药物治疗(GDMT)。
2. 结构性心脏病
2.1 缺血性和非缺血性心肌病
针对缺血性和非缺血性心肌病相关的晕厥患者,推荐指南导向的药物治疗(GDMT)。
2.2 瓣膜性心脏病
针对瓣膜性心脏病相关的晕厥患者,推荐指南导向的药物治疗(GDMT)。
2.3 肥厚型心肌病(HCM)
针对肥厚型心肌病相关的晕厥患者,推荐指南导向的药物治疗(GDMT)。
2.4 致心律失常性右室心肌病(ARVC)
(1)出现晕厥和存在持续性室性心律失常的ARVC患者,推荐植入式心脏复律除颤器(ICD)。
(2)怀疑心律失常所致晕厥的ARVC患者,植入ICD是合理的。
2.5 心脏结节病
(1)出现晕厥和存在自发性持续性室性心律失常的心脏结节病患者,推荐植入ICD。
(2)出现晕厥和传导异常的心脏结节病患者,推荐指南导向的药物治疗(GDMT)。
(3)怀疑心律失常所致晕厥的心脏结节病患者,尤其是存在左室功能异常或有起搏治疗适应症的患者,植入ICD是合理的。
(4)怀疑心律失常所致晕厥的心脏结节病患者,电生理检查是合理的。
3. 遗传性心律失常
3.1 Brugada综合征
(1)怀疑心律失常所致晕厥和具有Brugada综合征心电图特征的患者,植入ICD是合理的。
(2)怀疑心律失常所致晕厥和具有Brugada综合征心电图特征的患者,或许可以考虑侵入性电生理检查。
(3) 具有Brugada综合征心电图特征的反射性晕厥患者,在没有其他危险因素时,不推荐植入ICD。
3.2 短QT综合征
怀疑心律失常所致晕厥和具有短QT心电图特征的患者,或许可以考虑植入ICD。
3.3 长QT综合征(LQTS)
(1)怀疑心律失常所致晕厥的长QT综合征患者,在无禁忌症时,β受体阻滞剂可作为一线治疗。
(2)怀疑心律失常所致晕厥的长QT综合征患者,如果在服用β受体阻滞剂或者对β受体阻滞剂不耐受,植入ICD是合理的。
(3)怀疑心律失常导致反复晕厥的长QT综合征患者,对β受体阻滞剂不耐受或β受体阻滞剂治疗失败,使用左侧心交感神经切除术(LCSD)是合理的。
3.4 儿茶酚胺敏感性多形性室速(CPVT)
(1)怀疑心律失常所致晕厥的CPVT患者,应限制运动。
(2)对于应激所致晕厥的CPVT患者,推荐不具有内在拟交感活性的β受体阻滞剂。
(3)怀疑室性心律失常所致晕厥的CPVT患者,服用β受体阻滞剂后依然出现晕厥,使用氟卡尼是合理的。
(4)有运动或应激所致晕厥病史的CPVT患者,ICD治疗是合理的。
(5) 持续有晕厥或室性心律失常的CPVT患者,或许可以考虑维拉帕米,加或不加β受体阻滞剂。
(6)有晕厥和症状性室性心律失常的CPVT患者,使用LCSD或许是合理的。
3.5 早期复极综合征
(1)有早期复极心电图特征和怀疑心律失常所致晕厥的患者,存在早期复极综合征和心脏停搏家族史时,或许可以考虑植入ICD。
(2)有晕厥病史的早期复极综合征患者,在无其他指征时,不应进行电生理检查。
四、反射性晕厥
1. 迷走血管性晕厥(VVS)
(1)推荐对患者进行关于VVS诊断和预后的教育。
(2)物理反压动作可用于先兆时间长的VVS患者。
(3)无高血压、心衰或尿潴留病史的复发性VVS患者,使用米多君是合理的。
(4)频繁出现VVS的患者,直立训练的作用还不确定。
(5)补充盐和液体效果不佳的复发性VVS患者,无禁忌症时,或许可以考虑氟氢可的松。
(6)年龄≥42岁的复发性VVS患者,使用β受体阻滞剂可能是合理的。
(7)对于部分VVS患者,在无禁忌症时,鼓励多摄入盐和液体。
(8)对于部分VVS患者,适当时减少或停止服用造成低血压的药物,可能是合理的。
(9)对于复发性VVS患者,或许可以考虑选择性血清素再吸收抑制剂(SSRI)。
2. 起搏器用于迷走血管性晕厥
年龄≥40岁的复发VVS和长时间自发性停搏的患者,或许可以考虑双腔起搏器。
3. 颈动脉窦综合征
(1)心脏抑制型或混合型颈动脉窦综合征患者,使用永久性心脏起搏器是合理的。
(2)要求永久性心脏起搏的颈动脉窦综合征患者,植入双腔起搏器或许是合理的。
五、直立性低血压(OH)
1. 神经源性直立性低血压
(1)神经源性直立性低血压所致晕厥的患者,短时间大量饮水可用于暂时缓解。
(2)物理反压动作对神经源性直立性低血压的晕厥患者有益。
(3)紧身衣对直立性低血压的晕厥患者有益。
(4)米多君对神经源性直立性低血压所致晕厥的患者有益。
(5)屈昔多巴对神经源性直立性低血压所致晕厥的患者有益。
(6)氟氢可的松对神经源性直立性低血压所致晕厥的患者有益。
(7)对于部分神经源性直立性低血压患者,鼓励多摄入盐和液体或许是合理的。
(8)神经源性直立性低血压所致晕厥的患者在其他治疗无效时,溴吡斯的明可能有效。
(9)难治性复发性餐后或神经源性直立性低血压的晕厥患者,奥曲肽可能有效。
2. 脱水和药物
(1)急性脱水导致的晕厥患者,推荐经口或静脉推注进行液体复苏。
(2)对于某些晕厥患者,减少或停止可能造成低血压的药物是有益的。
(3)对于某些脱水导致的晕厥患者,应鼓励多摄入盐和液体。
六、假性晕厥
(1)对于怀疑假性晕厥的患者,公开与患者讨论此诊断或许是合理的。
(2)认知行为治疗可能对假性晕厥患者有效。
七、年龄、生活方式和特殊人群
1. 儿童晕厥
(1)对所有出现晕厥的儿童,应该进行VVS评估,包括详细的病史采集、体格检查、家族史询问和12导联心电图。
(2)出现晕厥和怀疑先天性心脏病、心肌病或原发性心律失常的儿童,应进行非侵入性诊断检测。
(3)对儿童VVS患者,应该教育其对前兆症状的认知。
(4)当诊断不明确时,可对怀疑VVS的儿童患者进行倾斜试验。
(5)生活方式干预对儿童VVS患者无效时,使用米多君是合理的。
(6)对于部分儿童VVS患者,鼓励多摄入盐和液体可能是合理的。
(7)对于直立性低血压相关晕厥的儿童患者,氟氢可的松的有效性还不确定。
(8)对于继发于屏气发作的严重神经介导性晕厥的儿童患者,或许可以考虑心脏起搏治疗。
(9)β受体阻滞剂对儿童VVS患者无益。
2. 成人先天性心脏病(ACHD)
(1)为了评估ACHD的晕厥患者,转诊至对ACHD有经验的医生是有益的。
(2)对于中/重度ACHD和不明原因的晕厥患者,电生理检查是合理的。
3. 老年患者
(1)为了评估和管理老年晕厥患者,与老年领域专家合作的综合性方法是有益的。
(2)考虑将晕厥作为老年人非意外跌倒的病因是合理的。
4. 驾驶和晕厥
对于管理晕厥患者的医务工作者来说,知道当地的驾驶规定和限制条件,并与患者讨论晕厥的影响,是有益的。
5. 运动员
(1)重新开始竞技运动前,推荐有诊治运动员晕厥经验的医生对运动员进行心血管评估。
(2)对于出现晕厥和存在高危因素的运动员,由诊治特定疾病经验丰富的专家进行评估是合理的。
(3)不明原因的运动性晕厥的运动员,在初始心血管评估后,延长监测是合理的。
(4)出现晕厥和HCM、CPVT、LQTS1或ARVC表型阳性的运动员,在专家评估之前,不推荐参加竞技运动。
指南来源:Circulation. 2017;DOI:10.1161/CIR.0000000000000498. (需要原文的小伙伴,请联系小咖(微信号:xys2016ykf))
临床指南精彩回顾:
1. 指南 | 2017ADA糖尿病诊疗标准 2. 2017指南:老年高血压患者的血压控制目标 3. 2017专家共识:高血压和心律失常
统计教程精彩回顾:
1. SPSS详细操作:单因素方差分析 2. 【合集】14种统计方法的SPSS操作教程,你值得拥有!






